膵がん・膵臓の病気
膵がん・膵臓の病気
神戸大学の膵疾患診療の特徴
神戸大学肝胆膵外科では、進行膵癌に対する拡大手術や切除不能膵癌に対するコンバージョン手術、ロボット支援(da Vinci)や腹腔鏡手術などの低侵襲手術、膵中央切除や腫瘍核出術などの膵機能温存手術、1型糖尿病に対する膵臓移植など、あらゆる膵臓に関する手術を行っており、手術件数は兵庫県で最多、関西でも屈指の実績を有しています。
根治をねらう積極的手術
膵癌は現在のところ切除なしには治癒しません。進行膵癌については化学療法や放射線療法とも組み合わせ、常に切除のチャンスを狙います。他施設で手術困難と判断された方であっても、当院で手術をチャレンジできることも少なくありませんので、是非一度ご相談ください。また、兵庫県立粒子線医療センターや神戸低侵襲がん医療センターとも密に連携し、手術と組み合わせた新たな治療法開発にも力を入れています。
患者さんに優しい手術
腹腔鏡手術やロボット支援下手術などの低侵襲手術や、膵腫瘍核出術や膵中央切除などの機能温存手術も得意としており、関西でも最多レベルの実績を有しています。病気を根治するだけでなく、できるだけ患者さんの負担を少なく、膵機能が温存できるような治療を考えます。
大学病院ならではの総合力(神戸胆膵キャンサーボード : KBPCB)
神戸大学では外科だけでなく内科や放射線科にも膵臓・胆道がんの専門医が多数在籍しています。診断・治療方針は、毎週開かれるカンファレンス(Kobe Biliary-Pancreatic Cancer Board : KBPCB)で消化器内科、腫瘍血液内科、放射線科、放射線腫瘍科などと相談して決定しています。手術患者さんだけでなく全ての患者さんが安心して治療を受けられるように努めています。
- 神戸大学 胆膵癌キャンサーボード
KBPCB : KOBE Biliary-Pancreatic Cancer Board -

消化器内科・肝胆膵外科・腫瘍血液内科・放射線科・放射線腫瘍科・糖尿病内分泌内科
膵臓について
膵臓は胃の後ろにある長さ20cmほどの細長い臓器で、右側は十二指腸に囲まれており、左の端は脾臓に接しています(図2)。右側は頭部と呼び、左端は尾部といいます。頭部と尾部との間を体部といいます。
膵臓は内分泌機能と外分泌機能という2つの重要な働きを担っています。
| 外分泌機能 | 膵液という強力な消化液を十二指腸に分泌し、食べ物(炭水化物、蛋白質、脂肪)を消化します。 |
|---|---|
| 内分泌機能 | 血糖を調節するインスリン、グルカゴンなどのホルモンや胃腸の働きを調節するホルモンを血液中に分泌します。インスリン分泌が不足すると糖尿病になります。 |
当科は膵臓に関わるあらゆる疾患を取り扱っています。
膵がん
膵がんの診断
膵癌は「がんの王様」と呼ばれるほど、難治性で、治療が難しい病気です。その理由として
- 症状が出にくく早期発見が難しい
- 肝臓や肺、腹膜、リンパ節などへの転移が早い
- 手術が難しく、切除しても再発することも多い
ということが挙げられます。現在では画像診断の進歩により昔と比べると膵癌の早期発見が可能となってきています。また、手術前や手術後に化学療法(抗癌剤)や放射線治療を組み合わせることで術後の再発率を下げる効果があることがわかっており、治療成績もだんだんよくなってきています。
膵癌の原因・リスク因子
膵がんになる原因は、他の多くのがんと同様はっきりとわかっていませんが、いくつかのリスク因子が挙げられています。
- 膵癌の家族歴(人数が多いと危険性が高い)
- 糖尿病、慢性膵炎、膵管内乳頭粘液性腫瘍(IPMN)、膵嚢胞、肥満がある
- 喫煙、大量飲酒
これらのリスク因子が2つ以上当てはまる方は一度膵臓の検診を受けることをお勧めしています。
膵癌の症状
膵がんは初期の段階ではほとんど症状はありません。これが発見を難しくしている大きな要因で、症状が出たときにはかなり進行しているケースも少なくありません。場所や大きさによって、
- 黄疸(尿や目の結膜(白目の部分)、皮膚が黄色くなる)
- 背部痛、腹痛、体重減少
- 糖尿病の悪化
などの症状が出ます。特に糖尿病が急に悪くなった方や、新たに糖尿病が発症した方は一度膵臓の検査を受けることをお勧めしています。
膵癌の診断
膵臓は胃や大腸と違い、直接内視鏡で見たり、組織を採取するのが難しく、早期発見が難しい癌です。したがって、専門的な施設の方が診断がつきやすいと言えます。
膵癌の精密検査には、
- 血液検査(腫瘍マーカー:CA19-9, CEA)
- 腹部エコー
- 腹部CT(造影剤を使用することが望ましい)
- 腹部MRI
- 超音波内視鏡(EUS)
- 内視鏡的逆行性胆管膵管造影 (ERCP)
- FDG-PET検査
などがあります。中にはからだに少し負担のかかる検査や、入院で行うものもありますので、必要に応じてからだの負担が少なく、簡便なものから行います。これらの検査でがんの疑いがあれば、確定診断のため、病理組織診断や細胞診断を行います。
- 超音波内視鏡下針生検(EUS-FNA)
- ERCPによる膵管擦過細胞診、膵液細胞診
また、神戸大学消化器内科では膵臓に特化した「膵ドック」もおこなっています。
(https://www.med.kobe-u.ac.jp/gi/suidock/index.html)
膵がんの治療
膵癌の治療には以下のものがあります。
- 切除(手術)
- 化学療法(抗癌剤)
- 放射線治療
- 免疫療法・ゲノム治療
現在のところ、膵がんを完全に治す方法は切除しかありません。ステージ1、2(切除可能〜切除可能境界)の膵癌に対しては積極的に切除します。しかし進行すればするほど切除後の再発率が高くなります。最近では、切除の前や後に化学療法や放射線療法を組み合わせることにより再発率が下がることがわかっており、様々な化学療法や放射線治療との組み合わせが試みられています。
当院における膵がんの治療方針
膵癌は「がんの王様」と呼ばれるほど、難治性で、治療が難しい病気です。その理由として
| 切除可能(R) |
|
|---|---|
| 切除可能境界(BR) |
|
| 切除不能(転移がない場合)(UR-LA) |
|
| 切除不能(遠隔転移がある場合)(UR-M) |
|
当院では標準的治療以外にも、粒子線治療+手術の組み合わせなど新しい治療法の開発も行っています。
一度切除不能と判断されても、治療がよく効いた場合には根治を目指して積極的に切除を試みます(コンバージョン手術参照)。
いずれの治療も患者さんの病状やご希望に沿えるよう柔軟に対応しています。セカンドオピニオンも受け付けておりますので是非一度ご相談ください。
膵嚢胞性腫瘍(IPMN・MCN)
膵管内乳頭粘液性腫瘍(IPMN)
膵管(膵液を誘導する細い管)内に粘液を分泌する嚢胞性腫瘍です。腫瘍ができる部位によって主膵管型、分枝型、混合型に分類されます。主膵管型では膵管の本幹(主膵管といいます)が太く拡張するのが特徴です。一方、分枝型では主膵管の拡張は見られないものの、嚢胞が多数重なり合って葡萄の房のようにみえます。混合型は主膵管型と分枝型の両方の特徴を併せ持ちます。IPMNには良性から悪性(癌)までさまざまな段階があり、比較的ゆっくり進行すると言われています。
しかし進行癌になると膵癌と同様に遠隔転移をきたすため、そうなる前に手術を行うことが推奨されています。また膵臓の中に多発することがあるため、手術を行った後も残膵(残っている膵臓)の定期的な経過観察が必須となります。
IPMNについてはこちらもご参照ください。
膵粘液性嚢胞性腫瘍(MCN)
膵粘液性嚢胞性腫瘍(MCN)もIPMNと同様に粘液を分泌する腫瘍ですが、IPMNと違って嚢胞は膵管とつながっていません。ほとんどの場合女性の膵体尾部に発生し、好発年齢は40-50歳代と言われています。IPMNと同様に徐々に進行して悪性(癌)となるため、診断がついた場合は手術が推奨されます。
嚢胞性腫瘍は、手術が必要な場合でも低侵襲手術(腹腔鏡手術・ロボット支援下手術)や機能温存手術(脾臓温存膵体尾部切除、膵中央切除など)のよい適応となります。
膵神経内分泌腫瘍(pNET, pNEN)
膵神経内分泌腫瘍(pNET)は内分泌細胞や神経細胞から発生する腫瘍で、膵腫瘍全体の1-2%と比較的まれな疾患とされていました。しかし年間有病率において2005年から2010年は1.2倍に増加していることが報告されています。pNETの治療は症状の有無(機能性or非機能性pNET)や進行具合によって大きく変わり、手術の他に化学療法や放射線治療などを組み合わせることで治療成績が良くなります。
そのため当院では、消化器内科、糖尿病・内分泌内科、腫瘍・血液内科、放射線治療科、病理診断科とカンファレンス(Kobe NET.com)を行い方針を決定しています。肝転移に対する肝切除術も含め、外科的治療が必要な場合は積極的に手術治療を行っています。また化学療法やカテーテル治療(TAE)、放射線治療(PRRT : ルタテラ®︎)、を含めた集学的治療にも取り組んでいます。
膵神経内分泌腫瘍は、大きさや部位にもよりますが、低侵襲手術(腹腔鏡手術・ロボット支援下手術)や機能温存手術(腫瘍核出、膵中央切除、脾臓温存膵体尾部切除など)の良い適応となります。
神経内分泌腫瘍についての詳細はこちらもご参照ください。
- 国立がん研究センター 希少がんセンター
(https://www.ncc.go.jp/jp/rcc/about/neuroendocrine_tumor/index.html)
その他の腫瘍(SPN・SCN)
膵充実性偽嚢胞性腫瘍(SPN)
20歳〜30歳代の女性に好発するまれな腫瘍です。低悪性度の腫瘍ですが、10〜20%に他臓器への浸潤や転移を認めると言われており、原則として切除が推奨されます。しかし完全切除されれば根治する可能性も高く、若い女性に好発するため、根治性と低侵襲・機能温存の両立が求められます。当科はSPNに対する低侵襲手術や機能温存手術も得意としておりますので是非一度ご相談ください。
膵漿液性嚢胞性腫瘍(SCN)
小型の嚢胞が集簇して蜂巣状の形態をとるのが特徴的です。SCNのほとんどは良性腫瘍であり、画像診断でSCNと判断した場合は経過観察となりますが、確定診断が難しいため慎重な観察が必要です。また、急速な増大を示す場合や腹痛などの症状がある場合は切除の適応となることがあります。
膵炎
慢性膵炎に対する外科治療
慢性膵炎による疼痛コントロール目的や、膵液瘻や仮性嚢胞などの合併症に対して手術が必要となる場合があります。疼痛を緩和する場合、膵管の本幹(主膵管)が太くなっている場合は膵臓の機能を温存する目的で、Frey手術やPeustow手術といった主膵管と小腸を吻合して膵管を減圧する手術の適応となります。膵液瘻や仮性嚢胞に対しては、膵体尾部切除などの膵切除術が必要となります。
重症急性膵炎に対する外科治療
急性膵炎が重症化した場合に膵臓の一部が壊死(腐ること)して感染を引き起こすことで治癒が阻害されることがあります。このような壊死物質を取り除く処置をネクロセクトミーといいます。近年では口から内視鏡を挿入して胃の壁ごしにネクロセクトミーを行うことが可能ですが、内視鏡治療で改善が見られない場合には開腹してネクロセクトミーを行う場合があります。
膵炎についての情報はこちらもご参照ください。
1型糖尿病に対する膵移植
膵臓の手術
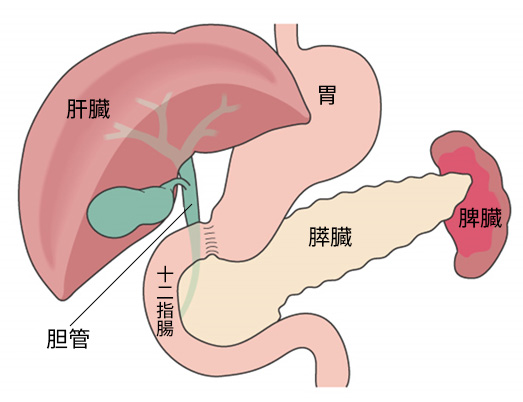
膵頭十二指腸切除
膵頭部の病変や胆管や十二指腸癌の一部に対する標準術式です。膵頭部は十二指腸、胆管、胆嚢とつながっているため、それらも同時に切除する必要があります。切除後は再建が必要であり、膵臓と小腸(膵空腸吻合)、胆管と小腸(胆管空腸吻合)、胃と小腸(胃空腸吻合)を行います。開腹で行う場合と、腹腔鏡やロボット支援下(da Vinci)で行う場合があります。
日本肝胆膵外科学会HPより
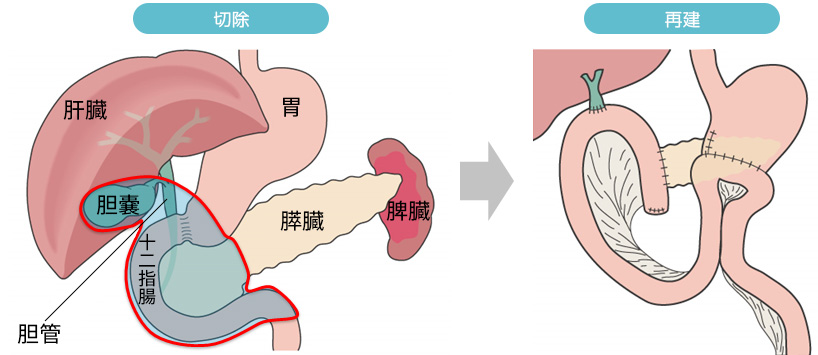
膵体尾部切除
膵体部、膵尾部の病変に対する標準術式です。膵臓の尾部側を切除します。腫瘍の進行度や部位によって脾臓を同時に切除する場合と、脾臓を温存する場合があります。当院では腹腔鏡下膵体尾部切除術を積極的に行っており、2021年現在では膵体尾部切除症例の約7割を腹腔鏡またはロボット支援下で行っています。
日本肝胆膵外科学会HPより
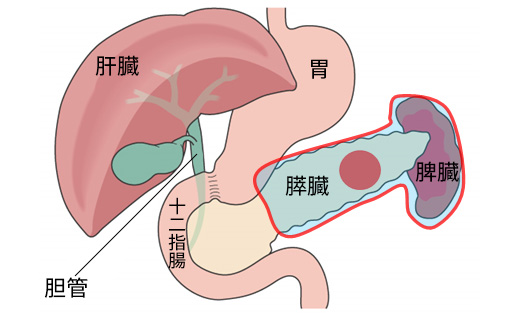
膵全摘
癌が膵頭部から膵尾部に広く存在する場合には膵全摘術が必要となります。膵全摘後にはインスリン分泌がなくなるため、インスリン注射が必須となります。また、膵液の分泌もなくなるため膵酵素製剤(リパクレオン®)の内服も必須となります。
機能温存手術(膵中央切除・腫瘍核出術・膵部分切除など)
膵臓の標準的な手術である膵頭十二指腸切除や膵体尾部切除は、おおむね膵臓の半分程度の切除になりますが、膵機能が減少することにより術後にインスリン注射や消化酵素の補充が必要になることがあります。膵機能の低下はその後の人生にも大きく関わってきますので、できるだけ膵機能を温存することが望ましいですが、病気を治すという目的とのバランスが大事です。
当科では良性腫瘍や悪性度が低い腫瘍については、できるだけ不要な部分を切除せず、臓器や膵臓の機能を温存する手術を行なっています。膵臓の機能温存手術は難易度が高いものも多く、高い専門性を求められるため、施設や医師によっても適応や術式が異なることがあります。当科では経験豊富な膵臓専門医がよく相談して手術を行っていますので、是非一度ご相談ください。セカンドオピニオンも随時受け付けております。
- 機能温存手術が検討される疾患
-
以下の疾患のうち、一定の条件を満たすもの(大きさ、場所、悪性度など)が対象になります。
- 膵神経内分泌腫瘍(pNET)
- 膵管内乳頭粘液性腫瘍(IPMN)・膵粘液性嚢胞腫瘍(MCN)
- 膵充実性偽乳頭状腫瘍(SPN)
- 膵漿液性嚢胞性腫瘍(SCN)
- 膵上皮内癌(早期癌)
- 転移性膵腫瘍
- その他の腫瘍(悪性度が高くないもの)
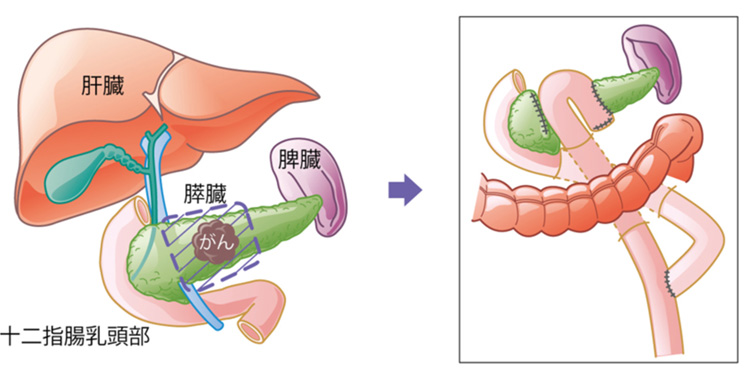
膵中央切除
膵体尾部の良性腫瘍や低悪性度腫瘍に対して、腫瘍のある部分のみを切除する術式です(中抜き)。膵頭部側は切離閉鎖し、膵尾部側は小腸とつなぐ膵空腸吻合の再建を行います。腫瘍部分のみを切除し、膵頭部と膵尾部を残すため、膵機能を大きく温存できる(70%〜90%温存可能)メリットがある術式ですが、やや手術が複雑であるため合併症のリスクもあり、高い技術が求められます。
日本消化器外科学会Webサイトより
膵腫瘍核出術
腫瘍のみを摘出する術式です。膵臓はほとんど切除しないため、ほぼ完全に膵機能を温存することができます。腫瘍の種類や大きさ、場所、膵管との位置関係によって難易度が大きく変わります。一度ご相談ください。
低侵襲手術(腹腔鏡下手術・ロボット支援下手術(da Vinci))
当科では多くの術式で低侵襲手術を導入しています。詳しくはこちらをご参照ください。
