肝臓がん
肝臓がん
肝臓がんとは
肝臓とは体内にある臓器の中で最大で、お腹の右上に位置し、成人で約1.3kgの重量を持ちます。肝臓の働きはたくさんあるといわれていますが大きく分けると下記の3種類に分類されます。
| 代謝 | 体内に取り込まれた栄養素は消化管で消化された後に肝臓に運ばれ体内で使いやすいように変えられます。 |
|---|---|
| 解毒 | 消化管で吸収されたアルコールや食品添加物などの有毒物質を分解して無毒なものに変えます。 |
| 胆汁の生成 | 脂肪を分解する消化酵素である胆汁を生成します。 |
この他にも糖分を貯蓄する機能や止血に必要な凝固因子という血液成分を生成します。
肝臓にできるがんは、「原発性の肝臓がん(肝臓から発生するがん)」と「転移性の肝細胞がん(大腸がんや胃がんなど他の場所にできたがんが肝臓に転移してできたがん)」の二つに分類されます。
さらに原発性の肝臓がんには、発生の由来によってさらに2種類に分類されます。肝細胞から発生するものを「肝細胞がん」、胆管細胞から発生するものを「胆管細胞がん」といいますが、原発性肝臓がん全体の約95%が肝細胞がんです。以下、肝細胞がんと転移性肝がんについてご説明します。
肝細胞がん
はじめに
肝細胞がんに対する治療は昨今大きな変革をむかえています。外科手術では腹腔鏡下手術に加え、2022年からはロボット支援での肝切除術も保険収載となり、低侵襲手術(腹腔鏡下およびロボット支援)がますます普及しています。当科では以前より積極的に腹腔鏡下肝切除を実施してきましたが、ロボット支援手術も安全に導入できており、現在、全体の肝切除術の約70%を低侵襲手術で施行しています。
抗がん剤治療に関しては従来、ソラフェニブという薬剤1剤しか使用できない時代が長く、肝細胞がんは抗がん剤が効きにくい病気とされていました。しかし、2017年にレゴラフェニブ、2018年にレンバチニブ、2019年にラムシルマブ、2020年にアテゾリズマブ・ベバシズマブ併用療法、カボザンチニブ、そして2023年にはデュルバルマブ・トレメリムマブ療法が使用可能となり、急速に抗がん剤治療の多様化がすすんでいます。また、放射線治療に関しても、治療効果が高く癌治療に最適とされている粒子線治療が2022年4月から一部の肝細胞がんに対して保険適応となりました。
劇的な進歩を遂げる肝細胞がん治療は、一方で混沌としてきており、より専門的な知識と遂行可能なチーム力が求められる時代となっています。神戸大学肝臓チームは外科・内科・放射線科がたえず連携をとり、患者様の病態に応じて最適な治療選択を心がけています。是非一度ご相談ください。
神戸大学肝細胞がんCancer board
肝細胞がんの治療のうち、肝切除、肝移植、PIHPは当科が、ラジオ波焼灼療法は消化器内科が、肝動脈化学塞栓療法、放射線治療(粒子線治療)は放射線科が、担当しています。近年著しい進歩を遂げている薬物療法に関しては、当科と消化器内科両方で行っています。そこで、これら3科で定期的に合同カンファレンス(Cancer board)を行い、多種多様な肝細胞がん治療の中から症例に応じた最適な治療方針を選択しています。治療困難例に関しても、各科の医師が知恵を出し合い、治療可能性の限界を追求し、患者さんにとって最善の治療が提供できるように努めています。

肝細胞がんの治療
当院における肝細胞がんの治療選択肢として以下の6つの方法があります。
ここでは肝切除・薬物療法(抗がん剤治療)・放射線療法の3つを中心に紹介します。
(肝移植に関しては、肝移植を参照ください)
- 肝切除
- 薬物療法(抗がん剤治療)
- 放射線治療(粒子線治療)
- 肝移植
- ラジオ波焼灼療法(ラジオ波による熱でがんを焼灼します)
- 肝動脈(化学)塞栓療法(カテーテルを使用して動脈から治療する方法)
①肝切除術
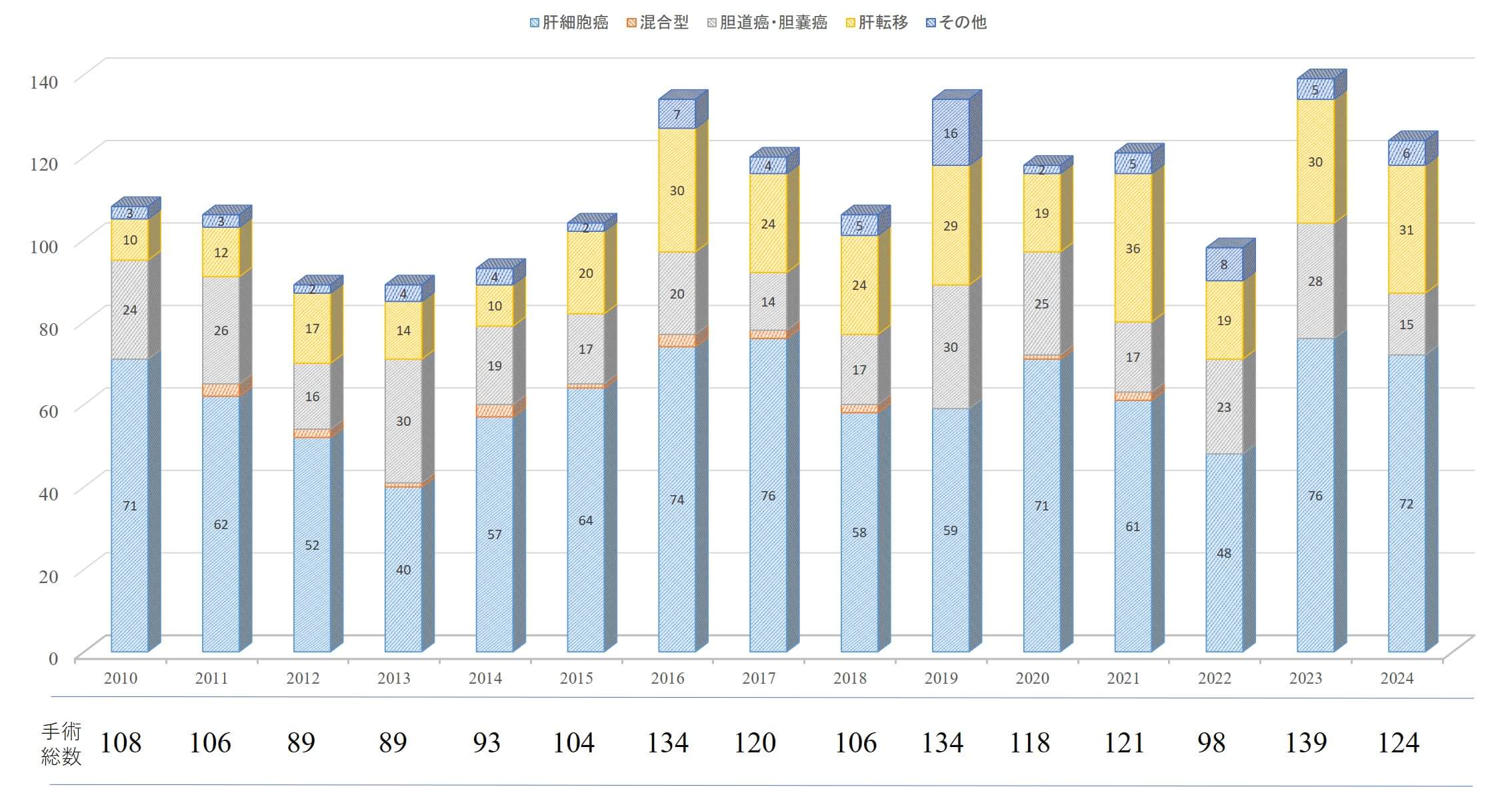
当科では高度進行肝細胞癌に対する集学的治療および低侵襲手術を2つの大きな軸として診療をすすめております。術前の腫瘍進行度と肝予備能に基づき、根治性と安全性の両立を目指した手術を実施しています。当科では年間100-140例の肝切除術を施行しており国内屈指のHigh volume centerです。2010年から2024年までの年間肝切除術の推移を図1に示します。
【図1】肝切除術・年次推移(疾患別) |
|---|
 |
- 高度進行肝細胞癌に対する集学的治療
- 当科では大型・多発・血管浸潤を伴うようなステージIIIやIVといった高度進行肝細胞がんでも、肝切除術の治療効果が期待される場合は積極的に肝切除術の可能性を検討しています。しかし、がんの進行度・病態から肝切除術以外の治療先行が望ましいと判断される場合は、薬物療法や粒子線治療を速やかに導入し、経過のなかで手術や他の追加治療を随時検討するコンバージョン治療を積極的に施行しています。
近年、肝細胞がん治療は急速に進歩しており、従来の治療手段では根治が望めなかったような困難な病態に対しても対峙できる時代がきています。少しでも可能性がある限り、絶対諦めない治療を進めています。【図2】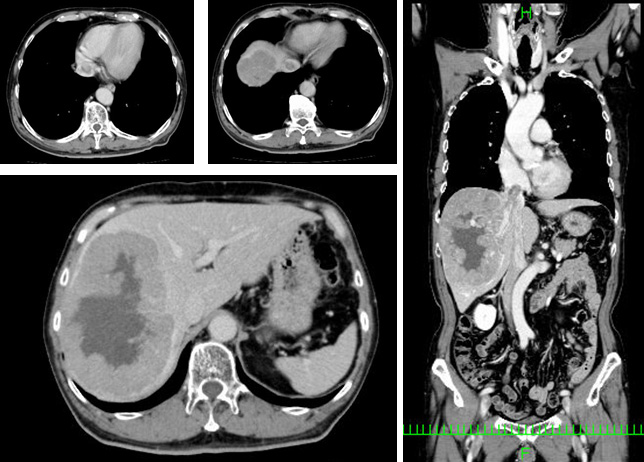 巨大肝細胞がん・下大静脈腫瘍栓合併(術前)
巨大肝細胞がん・下大静脈腫瘍栓合併(術前)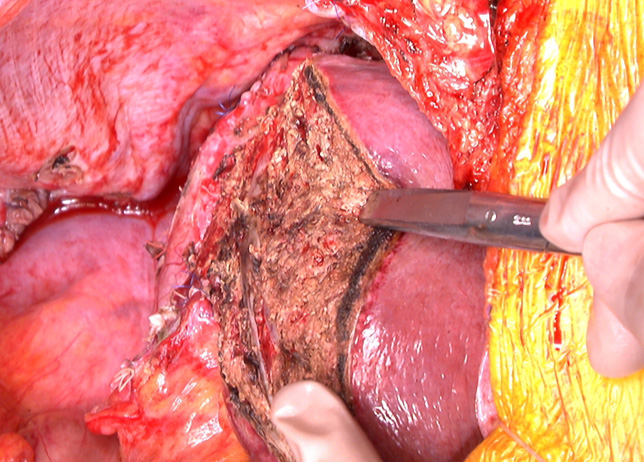 肝切除後(右葉切除)
肝切除後(右葉切除)
- 低侵襲手術
- 腹腔鏡下手術およびロボット支援手術を総称して低侵襲手術と呼ばれており、近年外科領域で急速に低侵襲手術の普及がすすんでいます。肝胆膵領域は解剖学的な複雑性もあり、他領域に比べて低侵襲手術の導入が遅れていましたが、低侵襲手術の安全性と有効性が充分評価された結果、2022年3月よりロボット支援肝切除術が保険収載されました。当科では以前より積極的に腹腔鏡下肝切除を実施してきましたが、ロボット支援手術も安全性に充分留意して問題なく導入できております。当院ではhinotori 1台とda Vinci 2台の計3台体制、また9人のコンソールサージャン(ロボット手術執刀が可能な外科医)体制で手術を行っており、全国でも有数の低侵襲手術件数を誇っています。現在、当科では全体の肝切除術の約70%を低侵襲手術で施行しています。
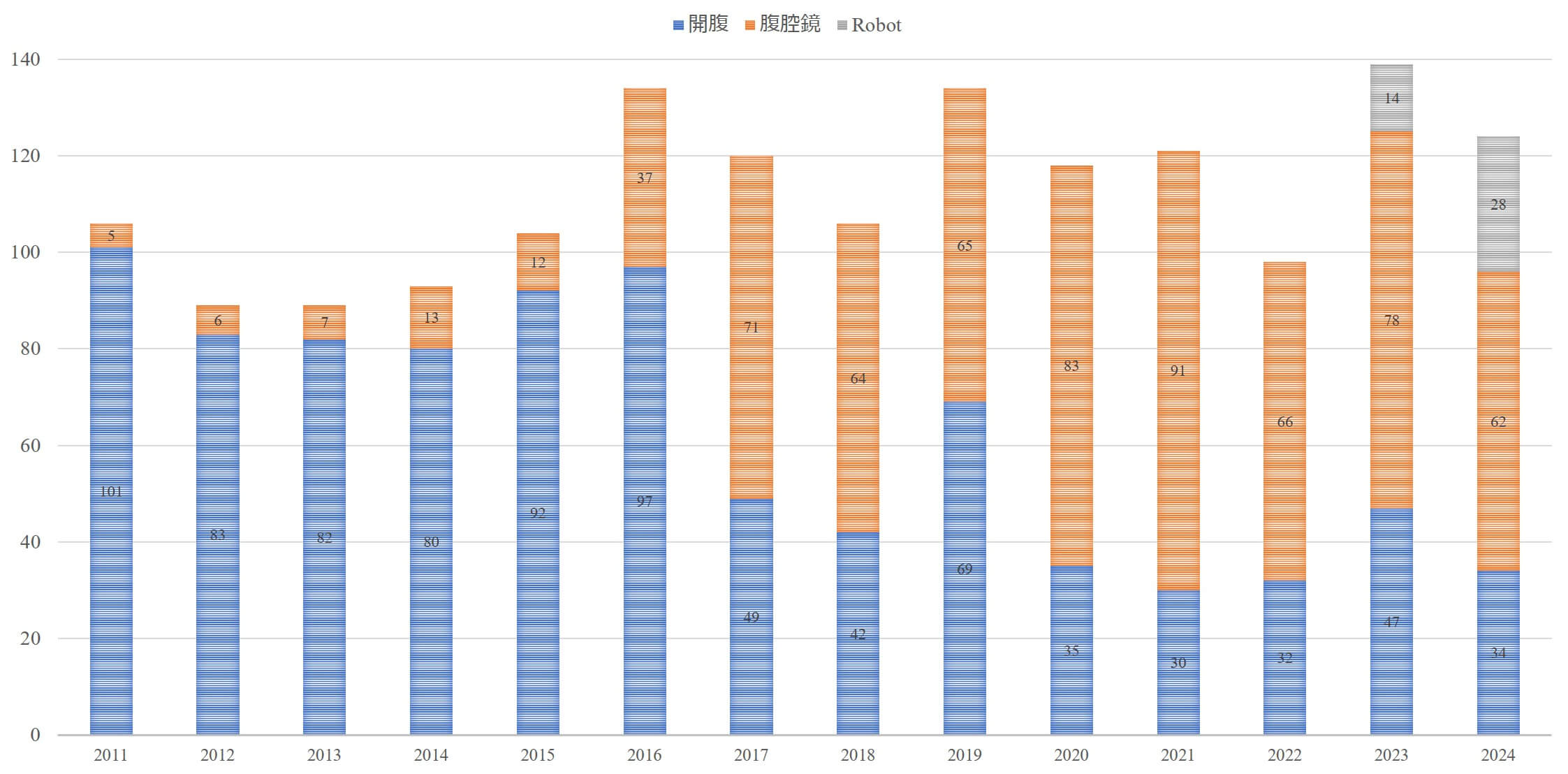
【図3】肝切除術の開腹・腹腔鏡・ロボットの割合
開腹 腹腔鏡 ロボット 合計 鏡視下% 2024 34 62 28 124 73% 2023 47 78 14 139 66% 2022 32 66 0 98 67% 2021 30 91 0 121 75% 2020 35 83 0 118 70% 2019 69 65 0 134 49% 2018 42 64 0 106 60% 2017 49 71 0 120 59% 2016 97 37 0 134 28% 2015 92 12 0 104 12% 2014 80 13 0 93 14% 2013 82 7 0 89 8% 2012 83 6 0 89 7% 2011 101 5 0 106 5% 【図4】腹腔鏡術中写真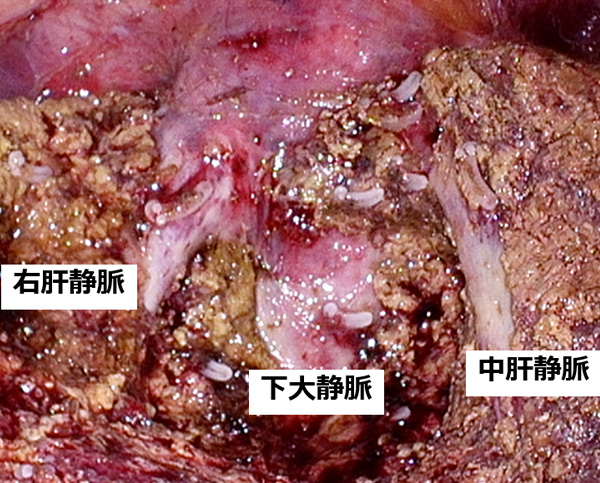 【図5】ロボット手術術中写真
【図5】ロボット手術術中写真da Vinci  hinotori
hinotori
 ロボット手術写真
ロボット手術写真
- 安全で正確な肝切除を目指して
- 術前シミュレーション・術中ナビゲーション
肝切除において、術前に肝内の脈管構造物や腫瘍の位置を立体的に把握し、腫瘍の特徴や肝機能に応じた肝切除計画を立てることを術前シミュレーションと言います。この3Dシミュレーション画像は詳細な解剖を示すだけではなく、肝容積も計算することができます。この画像を術中に参照しながら、計画通りの正確な肝切除を行うことを目指します。
その他の術中ナビゲーションとしては、術中超音波やICG蛍光法があります。術中超音波を用いて腫瘍や脈管を同定したり、ICG蛍光法を用いて脈管処理後に現れる虚血領域を同定することで、過不足のない精緻な手術を志しております。
これら術前シミュレーション、術中ナビゲーションを駆使することで術後合併症(肝不全や胆汁漏)を低減すること、それが最大の目的です。
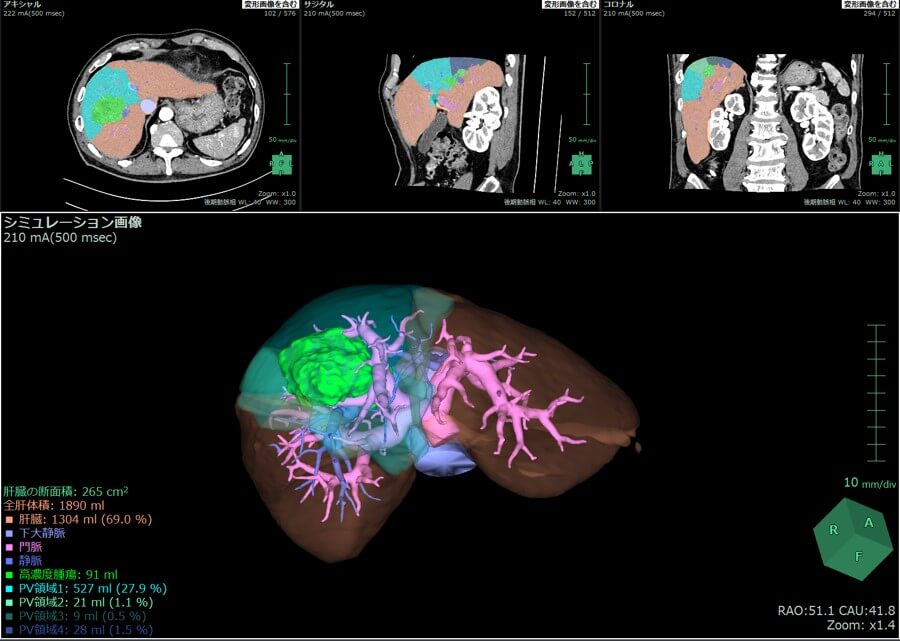
術前シミュレーションによる切除肝容量の計測
Synapse Vincent (富士フィルムメディカル社)
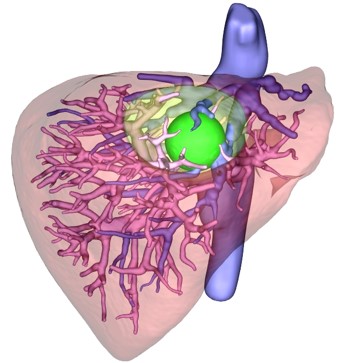 術前シミュレーションによる正確な切離予測Revoras (ザイオソフト社)
術前シミュレーションによる正確な切離予測Revoras (ザイオソフト社)
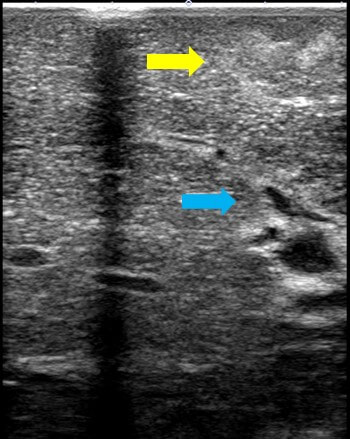 術中超音波による腫瘍(黄矢印)
術中超音波による腫瘍(黄矢印)
処理すべき脈管の位置の確認(青矢印) ICG蛍光法で虚血領域(蛍光なし)の確認
ICG蛍光法で虚血領域(蛍光なし)の確認
②薬物療法
肝細胞がんに対しては2009年5月にソラフェニブ(一般名)という内服薬が使用できるようになりましたが、それ以降使用できる薬剤が無く、肝細胞がんは抗がん剤が効きにくいがんとされていました。しかし、2017年にレゴラフェニブ(内服)、2018年にレンバチニブ(内服)、2019年にはラムシルマブ(点滴)、そして2020年にはアテゾリズマブ+ベバシズマブ併用療法(点滴)、カボザンチニブ(内服)、2023年にはデュルバルマブ・トレメリムマブ併用療法(点滴)が使用可能となり、肝細胞がんの抗がん剤治療は大きく様変わりしました。劇的な進歩を遂げる肝細胞がんの抗がん剤治療において、最適な治療選択を心がけています。
昨今、手術で切除する事ができない高度進行肝細胞がんに対して、抗がん剤治療を先行して行い、腫瘍縮小が得られてから切除や放射線治療(粒子線治療)で根治を狙う コンバージョン治療が可能となっており、当科でも積極的に施行しています。従来の治療手段では治療の選択がなかったような困難な病態に対しても、絶対諦めない治療をすすめています。
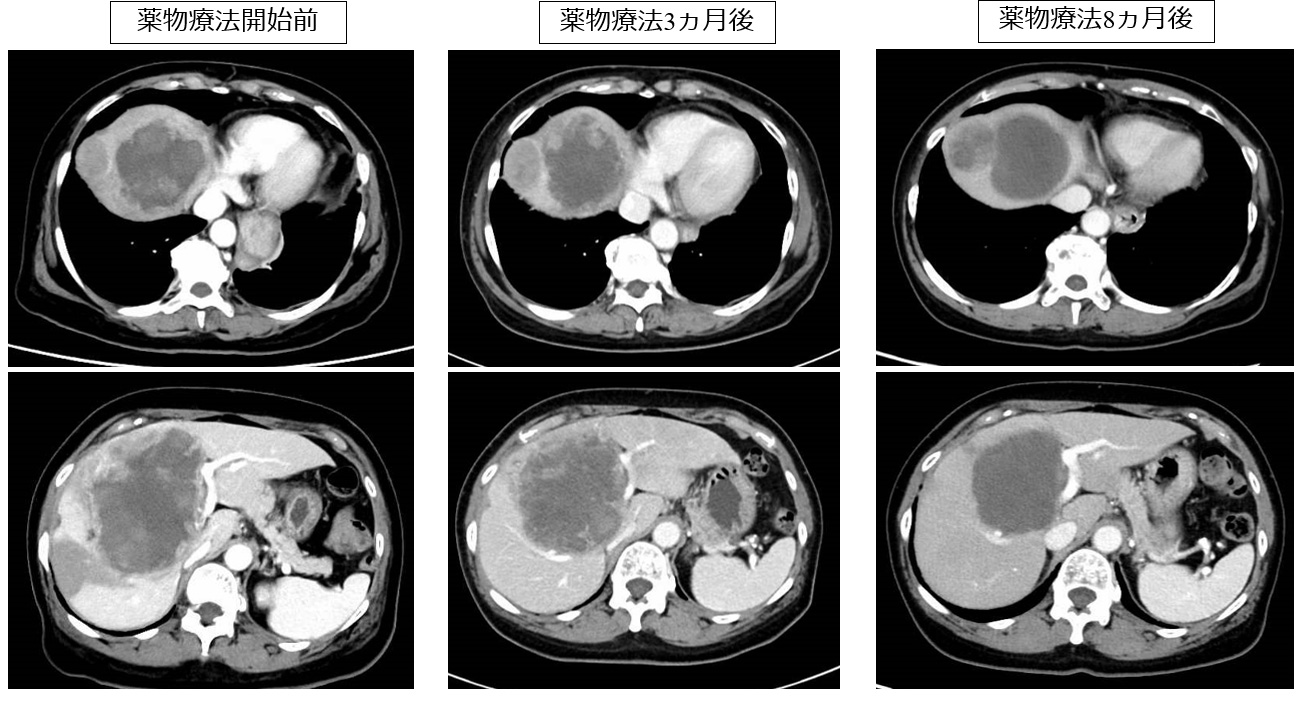
薬物療法による腫瘍縮小後に、手術や粒子線治療などの根治的治療を施行しています。
③放射線治療(粒子線治療)
肝細胞がんに対する放射線治療に関しては、放射線治療の高精度化に伴い、選択的に腫瘍に集中して治療が可能となり、有用性を示す報告が増えてきています。また、粒子線治療は、肝細胞がんに対する局所制御力が高いことがこれまでの治療成績で明らかとなっており、有効な治療手段として確立されています。粒子線治療の有効性が評価された結果、2022年4月から肝細胞がんの一部が保険適応になりました。当科では約20年前から肝細胞がんに対する粒子線治療の有効性を報告し、いち早く臨床に取り入れ集学的治療の一翼として施行してきました。現在も兵庫県立粒子線医療センターや神戸陽子線センターと緊密に連携し、最近ではスペーサー留置術を施行して、粒子線治療の適応拡大につなげるなど当科オリジナルの治療も積極的にすすめています。
④肝移植
肝硬変を合併していて切除困難な肝細胞がんの場合でも、単発で5cm以下、もしくは3cm以下で3個以内の比較的早期の肝細胞がんに対する生体肝移植は、本邦でも保険適応となっており、肝機能不良な患者さんに対する根治的治療の一つとしてこれを行っています。
⑤ラジオ波焼灼療法 (RFA)
エコーを使用しながら、がんに針を刺して焼灼させる方法です。局所麻酔で可能な事もあり、手術に比べると体への負担が少ないという利点があります。一方で、大きなサイズの腫瘍(3cm以上)では再発のリスクが高く、また腫瘍の部位によっては治療困難であるという欠点もあります。
⑥肝動脈(化学)塞栓療法 (TACE)
肝臓を栄養する血管にカテーテルを留置し、薬剤(抗がん剤など)を注入する治療法です。
肝細胞がんの特徴
肝細胞がんは、他のがんと異なる2つの特徴をもっています。その1つは、大多数の肝細胞がん患者がC型もしくはB型肝炎ウイルスによる慢性肝炎、肝硬変を合併しているということです。したがって肝細胞がんの治療方針の決定においては、がんの進行度だけでなく、肝臓の機能が治療に耐えられるかどうかを十分に考慮する必要があります。もう1つの特徴は、病変が完全に治療されたとしても肝内に再発しやすい(治療後の肝臓に再びがんが発生する)ことです。その理由として、治療したがんが肝内転移をきたして再発する場合に加えて、背景の肝臓が慢性肝炎を有しているため新たにがんが発生しやすいことが挙げられます。
肝細胞がんの症状
一般に肝臓は「沈黙の臓器」といわれているように、がんが進行してもほとんど症状が出ない臓器です。これは、かなり病気が進んだ状態まで元気でいられる一方で、病気が相当進行するまで全く気がつかないという怖さがあります。一般的な症状としては、腹部膨満感、上腹部痛、食欲低下、体重減少、黄疸、腹水などがあります。黄疸や腹水が出現した状況というのは、肝機能がかなり低下している場合が多く、このような症状がでてからでは治療は困難といえます。したがって画像検査や血液検査によって早い段階でがんを発見することが重要になります。
肝細胞がんの診断
肝細胞がんが疑われるときにはCT検査、MRI検査、超音波検査、必要に応じて血管造影検査を施行します。これらの検査により、腫瘍の個数・大きさ・場所について治療前に明確にします。同時に血液検査をおこない、肝臓の機能、ウイルス性肝炎の合併等について十分検索します。
肝細胞がんの病期、進行度
肝細胞癌の進行度は、日本の癌取扱い規約では以下のように分類されます。
① 腫瘍径が2cm以下 ②腫瘍個数が単発 ③肝内脈管への浸潤がない
| ステージI | 上記①②③のいずれも当てはまる場合 |
|---|---|
| ステージII | 上記①②③の2項目が当てはまる場合 |
| ステージIII | 上記①②③の1項目が当てはまる場合 |
| ステージIVA | 上記①②③のいずれも当てはまらない場合、もしくはリンパ節転移陽性 |
| ステージIVB | 肝外転移(肺、骨など)を認める場合 |
治療後の予後(生存率)はステージIが最も良く、ステージが進むにつれて悪くなります。
転移性肝がん
転移性肝がんの中で大腸がん肝転移は、ガイドラインにおいて切除可能であれば切除を行う事が推奨されています。ただし、「切除可能」の判断は、各施設の切除基準に委ねられているのが現状です。当科では、肝機能および技術的に切除可能であれば、病勢を考慮した上で積極的に手術を施行しています。転移巣が肝両葉にまたがる場合など、1回の手術で完全切除できない場合には二期的肝切除も行っています。二期的肝切除とは、まず一期的に残肝側にある腫瘍の部分切除を行い、切除予定肝葉の門脈塞栓を行い、残肝の肥大を待って、二期的に門脈塞栓を行った肝葉を切除するというものです。
一方で、近年の薬物療法の発展により大腸がんの治療成績は大きく向上しています。肝転移においても、多発病変などの進行例は「切除可能境界」肝転移と考え、術前化学療法を行い、腫瘍縮小が得られた後で根治切除を選択する場合があります。また、より高度に進行した「切除不能」肝転移に対しては、強力な薬物療法を施行した後で根治切除を目指すconversion surgeryも積極的に行っています。
このような手術とそれ以外の治療を組み合わせる集学的治療に関しても、食道胃腸外科、消化器内科、腫瘍内科、放射線科からなるキャンサーボードにて方針を相談し、連携しながら最適な治療を提供できるようにしています。
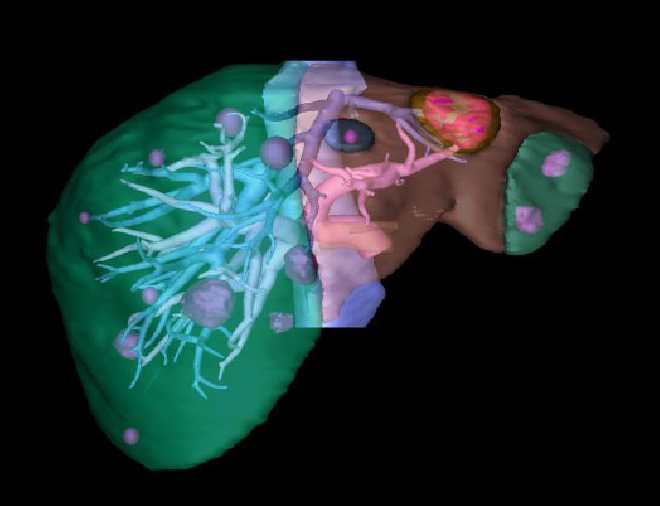
多発肝転移に対する術前ビンセントを用いた手術シミュレーション
切除可能であれば積極的に切除を施行しています。
肝細胞がんに対する神戸戦略
当科では従来より経皮的肝灌流化学療法(PIHP)という当科オリジナルの治療法を開発し、国内外多くの進行肝細胞がん患者さまに対して治療を施行してきました。進行肝細胞がんに対する治療経験は全国でも屈指であり、治療の可能性がある限り絶対諦めない治療を施行しています。
外科的治療の可能性を最大限に考慮する中で、時代の流れに即した最新の非外科的治療(抗がん剤治療・放射線治療)を有効に取り入れることで、常に最善を目指した肝細胞がん治療を目指しています。多くの選択肢の中で、長年チームとして培った経験をもとに患者さま一人一人に最善の医療を提示することを心がけています。