特筆すべき機器(術中MRIなど)
当教室脳腫瘍グループは、脳腫瘍に対して包括的に診断(放射線学的検査、病理診断、遺伝子解析、分子生物学的検査)及びその結果に基づく各種の治療(手術、放射線療法、化学療法、免疫療法など)を行っています。
手術は、Brain LAB社のナビゲーションシステムや5-ALA, ICGなどによる術中蛍光診断法を用いたり、神経機能モニタリング(SEP, MEP, ABRなど)、脳皮質・白質マッピング、言語中枢や運動野腫瘍に対する覚醒下手術、内視鏡などの最新手術支援機器を導入し、治療成績の向上、脳・神経の機能温存、手術の低侵襲化に努めています。また、2015年4月より、手術室の隣に術中MRI装置が装備され、術中MRIが行えるようになり、より安全により正確に腫瘍の摘出が行えるようになりました。当院の術中MRI装置は、3.0テスラのMRI (SIMENS社 MAGNETOM Skyra 3T)であり、術中の形態学的診断のみでなく、神経線維や代謝物、血流などの解析も可能であり、術中の腫瘍の変化や残存腫瘍の把握に非常に有用です。
術中MRI装置
悪性脳腫瘍に関しては、手術による治癒が困難なため、補助療法(放射線療法、化学療法、免疫療法)を積極的に行っています。通常の放射線治療は放射線腫瘍医と協力して行い、定位的放射線治療(サイバーナイフ治療、ガンマナイフ治療)は、放射線腫瘍科の先生と相談のうえ、関連病院である低侵襲がん治療センターや、新須磨病院ガンマーナイフセンターと協力して行っています。化学療法に関しては最も効果があり安全な標準的治療法を第1選択として行っていますが、個々の患者様の腫瘍の性質を染色体・遺伝子・蛋白質レベルで解析した結果を元に、化学療法の種類を決定するオーダーメイド治療を行う場合もあります。
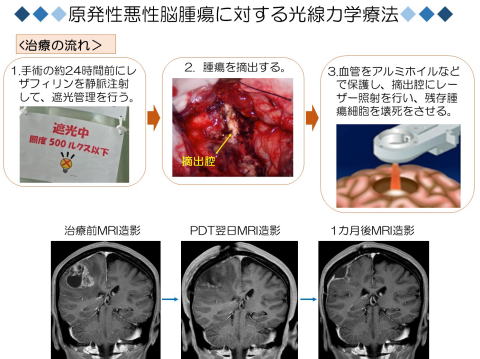
当科では、2017年8月より、光線力学療法(Photodynamic therapy: PDT)が行えるようになりました。PDTとは とは、腫瘍組織や新生血管への集積性がある光感受性物質(レザフィリン)を患者さんに投与した後、組織にレーザー光を照射することにより光感受性物質に光化学反応を起こさせ、細胞を変性、壊死させる新しい治療法です。PDTは日本で開発された治療法で、肺癌に対する局所治療法としてスタートしました。その後、悪性脳腫瘍に対する有効性が検証され、2014年1月、世界に先駆けて悪性脳腫瘍に対する保険適応が認められ、実臨床レベルでの普及が少しづつ進んできています。現在、関西でPDTが可能な施設は、神戸大学と京都大学、関西医科大学の3施設のみです。治療の方法は、手術の前日に光感受性物質(レザフィリン)を静脈内投与し、遮光管理をしながら、翌日に通常の脳腫瘍摘出術を行います。腫瘍が摘出された後、切除断端部にレーザーを照射して、断端部に残存している、あるいは脳内に浸潤している腫瘍細胞を壊死させます。(下図)。術後の脳浮腫などは殆どみられず、レザフィリンの有害事象もなく、安全に運用できており、治療効果も期待できます。今後も同システムを用いて、治療成績の向上に努めていきたいと考えております。