トップページ > 診療内容
乳がんについて
乳がんは女性のがんで最も罹患率が高いがんであり、日本人女性の9人に1人が乳がんになるといわれています。年間約9万人が乳がんになっています。
年齢別には30代から増え始め、50歳前後から60歳台前半に多いのが特徴です。また、頻度は低い(乳がん全体の0.5%)ものの、男性でも乳がんになることがあります。乳がんがみつかるきっかけは主に、マンモグラフィ検診としこりやひきつれなどの自覚症状による自己発見です。
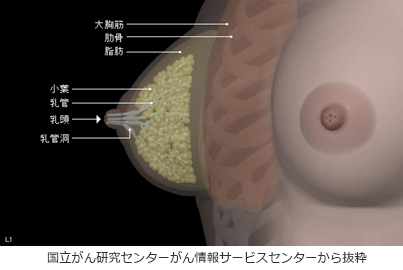
乳房には15-20個の乳腺が放射状に広がっています。乳腺は母乳を分泌するための組織で乳汁を運ぶ乳管、乳汁を作る小葉に分かれています。
乳管、小葉などの細胞が異常に増殖した状態が乳がんです。
| 非浸潤がん | がん細胞が乳管や小葉 といった上皮細胞の中にとどまっているもの。命の危険はありません。 |
|---|---|
| 浸潤がん | がん細胞が乳管や小葉の周囲に広がったもの。この多くは、目に見えないほど微小のがんが広がっている危険性があるため、全身を対象にした治療が必要です。 |
乳癌のサブタイプ
乳癌の治療を行うにあたり、近年サブタイプ分類という考え方が定着してきました。免疫染色を行い、腫瘍の性質に合わせた治療を選択します。調べられる要素は、がん細胞の増殖に関わるタンパク質で、ホルモン受容体(エストロゲン受容体[ER]とプロゲストロン受容体[PgR])、HER2、Ki67です。
| サブタイプ分類 | エストロゲン受容体 | プロゲステロン受容体 | HER2 | Ki67値 | 薬物治療 |
|---|---|---|---|---|---|
| ルミナルA型 | 【エストロゲン受容体】陽性 | 【プロゲステロン受容体】陽性 | 【HER2】陰性 | 【Ki67値】低 | 【薬物治療】ホルモン療法±化学療法 |
| ルミナルB型 (HER2陰性) |
【エストロゲン受容体】陽性または陰性 | 【プロゲステロン受容体】弱陽性または陰性 | 【HER2】陰性 | 【Ki67値】高 | 【薬物治療】ホルモン療法±化学療法 |
| ルミナルB型 (HER2陽性) |
【エストロゲン受容体】陽性 | 【プロゲステロン受容体】陽性または陰性 | 【HER2】陽性 | 【Ki67値】低~高 | 【薬物治療】ホルモン療法±化学療法+分子標的療法 |
| HER2型 | 【エストロゲン受容体】陰性 | 【プロゲステロン受容体】陰性 | 【HER2】陽性 | 【Ki67値】- | 【薬物治療】化学療法+分子標的療法 |
| トリプルネガティブ | 【エストロゲン受容体】陰性 | 【プロゲステロン受容体】陰性 | 【HER2】陰性 | 【Ki67値】- | 【薬物治療】化学療法 |
この表を目安にして、腫瘍の大きさやリンパ節転移の状況、患者様のご希望をなど考慮して、薬物療法を決定しています。
詳しくは国立がん研究センターがん情報サービスセンター(https://ganjoho.jp/public/cancer/breast/index.html)をご参照ください。
乳がんの手術 (乳房の手術+リンパ節の手術)
-
乳がんの手術の目的は、
(1)治癒を目指して乳房とリンパ節のがんを取り除く - (2)がんを病理検査で詳しく調べ、その結果から追加治療の適否を判断することです。
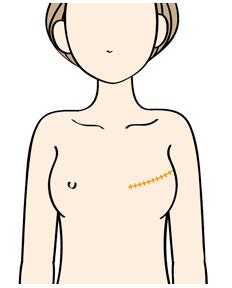
乳房切除術
大胸筋や小胸筋となどを残して乳房をすべて切除する手術法です。
乳房温存手術
腫瘍とその周囲の乳腺を部分的に取り除く方法です。放射線療法(合計約25回)と組み合わせることで、乳房切除術と同等の治療成績が得られることがわかっています。MRIなどでがんの広がりが大きいと判断された場合には、乳房温存手術ができないこともあります。また、術後の病理検査で切除した断端に癌が残っていると考えられた場合には、再手術が必要になることがあります。
腋窩リンパ節郭清
手術前の検査で明らかにわきのリンパ節に転移がある場合は、わきのリンパ節を郭清します。郭清とは、腋の下の脂肪とともに、リンパ節を切除することです。
センチネルリンパ節生検
画像診断で、腋窩リンパ節への転移がないと診断された場合、手術中にセンチネルリンパ節生検を行い、転移の有無を手術中に顕微鏡で調べます。
センチネルリンパ節は、腋窩リンパ節の中で最初にがん細胞がたどり着く場所であり、見張りリンパ節とも呼ばれます。センチネルリンパ節に転移がなければ、そのほかのリンパ節に転移がある危険性が低いので腋窩リンパ節郭清を省略します。もし転移があった場合は腋窩リンパ節郭清を手術中に追加で行います。
センチネルリンパ節生検は腋窩リンパ節郭清に比べて腕のむくみやしびれなどの合併症が少ないとされています。
乳癌ラジオ波焼灼療法(RFA)
早期発⾒できた乳癌でも、⼿術による切除が標準治療ですが、経⽪的ラジオ波焼灼(しょうしゃく)療法(radiofrequency ablation therapy:RFA)は切らない乳癌治療の方法です。
2023年12⽉1⽇に、早期乳がんに対して、ラジオ波焼灼システム(RFA機器)「Cool-tip RFAシステムEシリーズ」の適応拡⼤が保険収載されました。
- 適格基準(RFAの適応となる人)
- 20歳以上の女性
- 通常型の原発性乳管癌
- 腫瘍がMRI,エコー検査で⻑径 1.5cm 以下、1個
- 癌の⽪膚浸潤や⽪膚所⾒(ひきつれ)がない
- 術前診断で腋窩リンパ節転移がない
- 今回の乳癌に対する前治療(化学療法・ホルモン療法・放射線治療など)がない
- 術後放射線治療が実施可能
- ⼿術、全⾝⿇酔が受けられる状態
- 適応除外基準(RFAが受けられない人)
- 妊娠中、もしくは妊娠している可能性がある
- ⼼臓ペースメーカまたは植込み型除細動器を留置している
- 局所の活動性の炎症や感染を合併している
- 重篤な⼼疾患、脳疾患を有している症例
- ⼈⼯⾻等のインプラントが入っている
- 抗⾎⼩板療法、抗凝固療法等、⽌⾎困難が予想される
- 画像上、広範囲の乳管内病変や多発病変が疑われる
- マンモグラフィ(MMG)で広範な⽯灰化を認める
- 温存乳房内再発を含む異時性の同側乳癌
- 他臓器転移を認める
標準的な RFA 実施⼿順
| 1 | 全⾝⿇酔にて、⼿術室で⾏う |
|---|---|
| 2 | センチネルリンパ節⽣検を実施する場合は、RFA 開始前に⾏なう |
| 3 | RFAのための針を穿刺し、熱傷予防をしながら焼灼する 通電中は氷嚢にて⽪膚冷却を⾏い、術後も冷却を継続する |
| 4 | 術後乳房照射と⽇本乳癌学会ガイドラインに準拠した薬物療法を実施する |
| 5 | 放射線治療終了後 3 ヶ⽉に⽬途に、
|
| 6 | RFA 後の経過観察は定期診察とマンモグラフィに加えて、乳房超⾳波検査や造影 MRI 検査 を行う |
RFAの適応になるかどうかは
主治医にご相談ください
乳房再建
乳房再建とは、切除した乳腺の替わりに体の一部や人工物で乳房の形を作る手術です。
当科では乳がんの手術を受ける前に、全ての患者様に乳房再建についてもご希望についてお伺いしております。当院形成外科と連携し、乳房再建を行うことが可能です。
再建時期
再建時期は、乳がんの手術と同時に行う一次再建と時間をおいて行う二次再建があります。
- 一次再建
- 乳がん手術と同時に行うので、乳房を失う精神的なダメージが少ないことが多いです。
- 二次再建
- 乳がん手術から時間をおいて行います。時間をかけて再建方法を選びたいときや術後の補助治療法によっては、乳がん手術から時間をおいて行う二次再建が適している場合もあります。
乳房再建方法
乳房再建方法は、患者さん本人の組織 (自家組織)を胸に移植する方法と人工乳房(インプラント)を使う方法があります。
- 自家組織 による再建
-
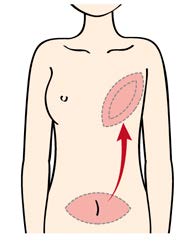
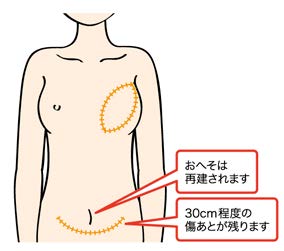
腹直筋皮弁法、穿通枝皮弁法 【腹直筋皮弁法】腹部の筋肉、脂肪と皮膚などを移植する方法です。
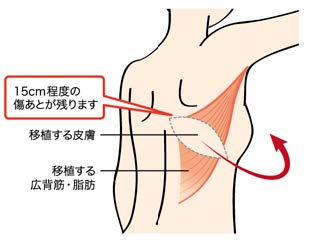
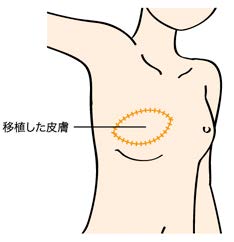
【穿通枝皮弁法】お腹の脂肪だけを血管をつけた状態で取り出し胸に 移植する方法です。広背筋皮弁法 背中の筋肉などを移植する方法です。 - 人工乳房(インプラント)による再建
-
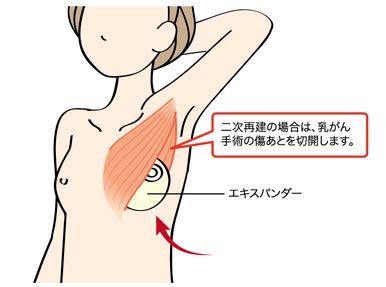
人工乳房(インプラント)による再建では、エキスパンダーという、皮膚拡張器を胸の筋肉の下に入れ生理食塩水を使って皮膚を伸ばしたあと、人工乳房を挿入します。
-
(1)乳がんの手術後に、ティッシュ・エキスパンダーを挿入する。
-
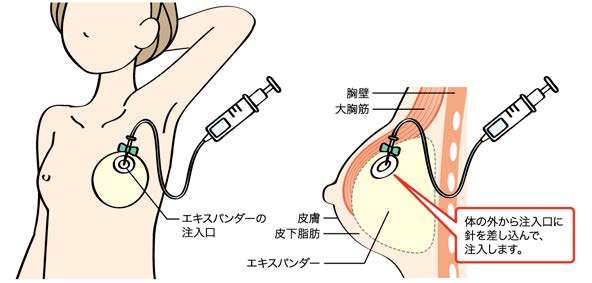
(2)エキスパンダーに生理食塩水を注入する。約2週間ごとに1~6ヵ月かけて追加注入する。
-
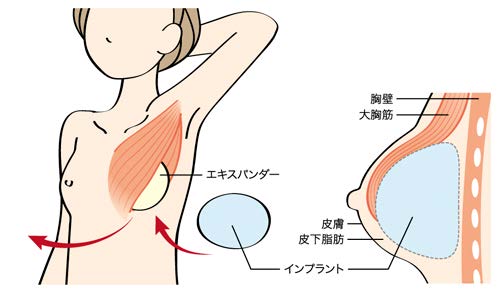
(3)皮膚とその周辺組織が十分に伸びたら、同じ傷あとを切開し、エキスパンダーとインプラントを入れ替える。
-
(4)乳房の傷を閉じて完了。
-
しかし、症例によっては再建方法が限られることがあります。詳しくは、当科担当医、形成外科医とご相談していただくようお願いいたします。
診断から治療への流れ
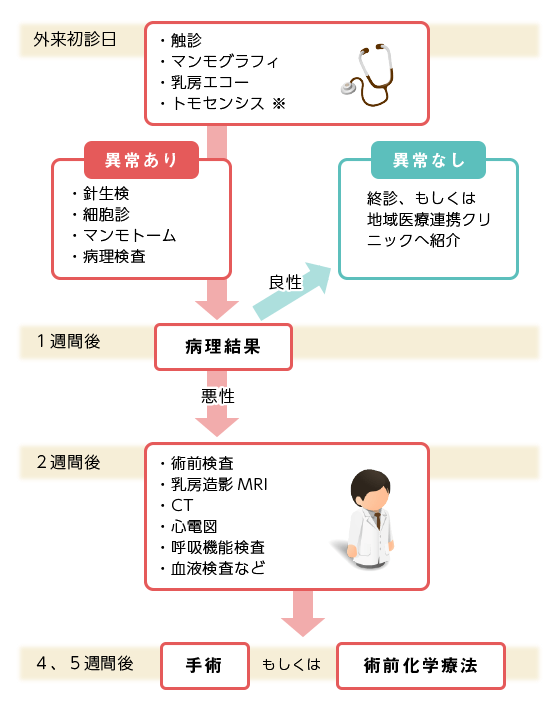
| 外来初診日 | 触診、マンモグラフィ、乳房エコー、トモセンシス※
|
|---|---|
| 1週間後(異常ありの場合) | 病理結果判明。
|
| 2週間後(悪性の場合) | 術前検査、乳房造影MRI、CT、心電図、呼吸器検査、血液検査など |
| 5週間後 | 手術もしくは術前化学療法 |
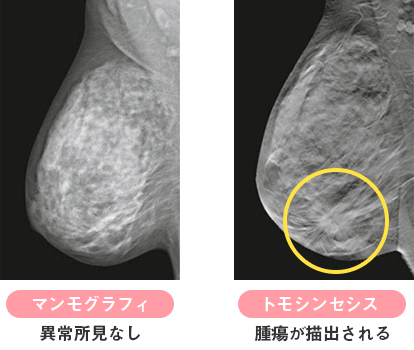
トモシンセシスについて
当院では、トモシンセシスを導入しています。。トモシンセシスとは、異なるアングルから作成し、そのデータで3D に再構成します。
そのため、若い女性に多い、高密度乳腺組織構造と重なっている場合は、従来のマンモグラフィでは偽陽性や偽陰性と診断されやすい場合でも、トモシンセシスではより正確に診断することが可能です。
詳しくは下記サイトをご参照ください。
https://www.siemens-healthineers.com/jp/mammography/tomosynthesis
入院後の流れ
| 手術1日前 | 入院 エコー センチネルリンパ節生検のためのアイソトープ注射 |
|---|---|
| 手術当日 | 手術 |
| 術後1日目 | 術後状態問題なければ朝食、離床開始。郭清をした場合はリハビリの説明、指導開始 |
| 術後5-7日目 | ドレーン抜去 退院 |
| 術後2-3週間後 | 病理結果判明。温存手術で切除した端にがんが残っていた場合、再手術の可能性あり。サブタイプに分類して術後治療を決定します。 |