婦人科領域
婦人科悪性腫瘍の集学的治療
 神戸大学病院は厚生労働省から、地域がん診療連携拠点病院として指定を受けています。地域がん診療連携拠点病院では、質の高いがん医療を提供するばかりでなく、地域のがん診療のレベルを向上させるために、がん医療に従事する医師等に対する研修、がんの患者さんやそのご家族に対する相談支援、がんに関する各種の情報の収集と提供等の事業を行います。地域におけるがん診療連携の円滑な実施を図るとともに、地域での質の高いがん医療の提供体制を確立することを目的としています。
神戸大学病院は厚生労働省から、地域がん診療連携拠点病院として指定を受けています。地域がん診療連携拠点病院では、質の高いがん医療を提供するばかりでなく、地域のがん診療のレベルを向上させるために、がん医療に従事する医師等に対する研修、がんの患者さんやそのご家族に対する相談支援、がんに関する各種の情報の収集と提供等の事業を行います。地域におけるがん診療連携の円滑な実施を図るとともに、地域での質の高いがん医療の提供体制を確立することを目的としています。
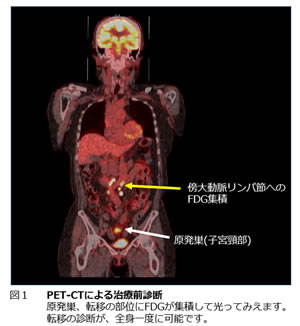
加えて、日本婦人科腫瘍学会の定める婦人科腫瘍専門医制度修練指導施設の認定を受け、婦人科悪性腫瘍(子宮頸がん、子宮体がん、卵巣がん、外陰がん、腟がんなど)の診断と治療に日夜取り組んでいます。兵庫県はもちろん近隣の府県からご紹介をいただき、2014年の子宮頸部、子宮体部、卵巣の新規悪性腫瘍患者数は合計103人となっています。病理学的診断のみならず、3テスラの最高精度のMRIや造影PET-CT(図1)を用いて、病変の広がりを明らかにし、手術、化学療法、放射線療法、化学放射線併用療法、分子標的療法、ホルモン療法を組み合わせた集学的治療を行い、良好な治療成績を治めています。
毎週、婦人科腫瘍専門医を中心とする治療カンファレンスのほか、放射線腫瘍科治療グループとの合同カンファレンス、病理専門医との症例検討会を行なっており、また術前症例検討会では放射線診断医とともに詳細に画像所見についてのディスカッションを行なっています。このように詳細かつ徹底的な検討により、チームとして最善の治療方針の選択肢を提示しています。また難しいケースにおいては、その治療方針を診療科の枠を越えて当院腫瘍センターのTumor Boardで話し合うこともあります。Tumor Boardとは、手術、放射線療法、化学療法に携わる専門的な知識及び技能を有する医師、病理診断医、およびがん医療に携わる専門職が一堂に会し、職種を超えて多方面の知識、意見を集約することで、最も適切な治療方針を検討する場です。もちろん医学的根拠(エビデンス)にもとづいた治療方針を中心としますが、ひとりひとりの患者さんの状態を個別に評価した上でよく説明して、納得される実診療をめざしています。
外来および病棟においては、医師、看護スタッフ、薬剤師がチームを組みながら、患者さん中心の医療の実践を目指しています。また、がんの患者さんに対しては、「がん」と診断された早期から緩和医療(がんによって生じる体の症状や心の問題に対応していくこと)が必要です。早期のがんで身体の症状がなくても、心のいたみは生じます。それらに対応するため、緩和治療を専門とする医師、看護師、臨床心理士からなる緩和ケアチームと連携をとっています。また病状に応じて栄養サポートチームや地域医療部とともに、最大限のサポートを行っています。
最近では、糖尿病、心疾患などの重い合併症や腎不全で血液透析中の患者さんなどは少なくありません。そのような方に対しては、他科と連携しながら、婦人科がんの治療を行います。合併症に伴う治療リスクに細かく注意しながら、根治を目指す治療を心がけています。
積極的かつ術前後のQOLに留意した手術療法
がんの手術に関しては、根治性を追求することはもちろんですが、術前後の生活の質(quality of life; QOL)にも留意しています。がんの患者さんでは、腫瘍により血液が凝固しやすくなり、下肢の静脈などに血栓(血のかたまり)が生じやすい状況になっています。当科では2011年から、がんの患者さんには治療前に下肢エコーによる静脈血栓症の検査を行なっています。それによると約22%に下肢静脈血栓症を認めましたが、その中で脚の腫れや痛みなど自覚症状があったのはわずか21%のみでした。このようにエコー検査による早期発見と下肢静脈血栓症に対する早期治療により、致死的な肺血栓塞栓症の発症を予防しています。術後には低分子ヘパリンによる血栓予防を全例に行います。最近では、ヘパリン、ワーファリンなどの古くからある薬剤に加えて、出血リスクが少なく内服できる第Xa因子阻害剤も使用しています。また、がんの根治手術前に条件が許せば、ご自身の血液を貯血して頂く自己血輸血を併用して通常の同種血輸血とそれに伴うリスクを回避しています。
一方、術後の神経因性膀胱(排尿障害)を軽減するための自律神経温存広汎子宮全摘術や下肢リンパ浮腫の発症を少なくする術式を積極的に行っています。そして、術後や放射線治療の影響として起こる下肢リンパ浮腫に対しては、専門看護師による予防、ケアを目的とした外来を開設しています。
再発がんや進行卵巣がんなどでは、腫瘍を完全に切除することによって根治性を上げることができるため、食道胃腸外科、肝胆膵外科、泌尿器科などの診療科と協力して、腸管や横隔膜などの合併切除を含めた拡大手術も積極的に行っています。
子宮頸がんの診断と治療
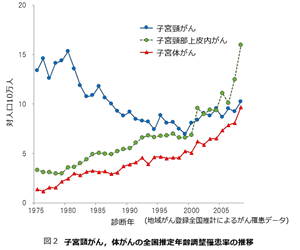 図2に示すように、子宮頸がんの全国推定年齢調整罹患率は1980年の15.3(人口10万人比)をピークに減少し続けていましたが、1999年を最下点としてその後は上昇しており、2008年には10.2になりました。そして注目すべきは、子宮頸部上皮内がんの増加です。2001年には11.1まで増加し、その後も急上昇しており、2008年には16.0に達しています。中でも30歳未満の若年者に上皮内がんが急増しているのが大きな問題です。子宮頸がんの90%以上がヒトパピローマウイルス(human papillomavirus; HPV)感染が原因とされますが、日本ではHPVワクチン接種が拡大しておらず、未接種の若年層における頸がん患者の増加が非常に危惧されています。
図2に示すように、子宮頸がんの全国推定年齢調整罹患率は1980年の15.3(人口10万人比)をピークに減少し続けていましたが、1999年を最下点としてその後は上昇しており、2008年には10.2になりました。そして注目すべきは、子宮頸部上皮内がんの増加です。2001年には11.1まで増加し、その後も急上昇しており、2008年には16.0に達しています。中でも30歳未満の若年者に上皮内がんが急増しているのが大きな問題です。子宮頸がんの90%以上がヒトパピローマウイルス(human papillomavirus; HPV)感染が原因とされますが、日本ではHPVワクチン接種が拡大しておらず、未接種の若年層における頸がん患者の増加が非常に危惧されています。
神戸大学病院では、このように若い年代で増えている子宮頸がんと前がん状態である子宮頸部上皮内腫瘍(cervical intraepithelial neoplasia; CIN)を対象とした専門外来を開設して、細胞診専門医の指導のもと、きめ細かな診療を行なっています。2010年~2013年に妊孕性温存手術である子宮頸部円錐切除術を行なった98人において、専門外来での診断と術後診断が完全に一致した症例が81%で、残りは一段階過小診断もしくは過大診断であり治療方針が大きく変更となるものはありませんでした。そして術後の再発率は5%、頸管狭窄はわずか1%でした。術後に8人が9回妊娠し、流産1(妊娠7週)、早産1(妊娠34週)以外の7妊娠は正期産でした。
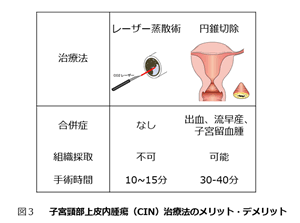 CINは3段階で進展していきます。図3にCIN治療法のメリット・デメリットをまとめました。CIN3(上皮内がんおよび高度異形成を含む)になると上記の子宮頸部円錐切除術が必要になります。円錐切除術により妊孕性は温存されますが、術後には流産・早産のリスクが発生します。そこで、がんへの進展リスクが高い、ハイリスク型HPVが陽性であるCIN2の若年女性を対象として、子宮を全く切除せずに病変部をCO2レーザーで焼く蒸散術(健康保険収載)による早期治療についての臨床研究を行っています。
CINは3段階で進展していきます。図3にCIN治療法のメリット・デメリットをまとめました。CIN3(上皮内がんおよび高度異形成を含む)になると上記の子宮頸部円錐切除術が必要になります。円錐切除術により妊孕性は温存されますが、術後には流産・早産のリスクが発生します。そこで、がんへの進展リスクが高い、ハイリスク型HPVが陽性であるCIN2の若年女性を対象として、子宮を全く切除せずに病変部をCO2レーザーで焼く蒸散術(健康保険収載)による早期治療についての臨床研究を行っています。
Ib-Ⅱa期の子宮頸がんに対しては、広汎子宮全摘術あるいは放射線療法を選択します。骨盤内再発率や生存率が同等であっても、広汎子宮全摘術が放射線療法に優るのは、性成熟期女性において卵巣機能や腟機能を温存できること、放射線療法で起こり得る遅発性の合併症を回避できることです。広汎子宮全摘術は、子宮頸部から側方および腟側へ進展する腫瘍を、余裕をもって摘出する術式ですが、そのために周囲臓器の術後障害が発生します。当科における広汎子宮全摘時には、根治性を担保しながら、膀胱機能温存(自律神経温存術式)、卵巣機能温存(卵巣温存、移動),性機能温存(腟断端開放による腟長短縮予防)、下腿リンパ浮腫の軽減(大腿上リンパ節の温存)に留意して行っています。
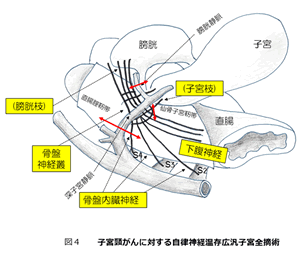 ここで膀胱機能温存のための自律神経温存広汎子宮全摘術について説明いたします。図4のように、膀胱、子宮、直腸などの臓器の周囲には、血管、神経、リンパ管が複雑に存在しています。子宮筋腫などの良性の子宮の病気では、子宮もすぐ近くの切開線で摘出します。しかし、子宮頸がんにおいては、腫瘍から少し離れた部分まで余裕をもって切除してくる必要があります。図4の赤線で示した切開線で切除するのですが、そのまま切除すると黄色で示した自律神経も切れてしまいます。そこで、温存術式では、血管と神経を分離して、神経を残しながら基靭帯血管部を十分に切除摘出しくるわけです。
ここで膀胱機能温存のための自律神経温存広汎子宮全摘術について説明いたします。図4のように、膀胱、子宮、直腸などの臓器の周囲には、血管、神経、リンパ管が複雑に存在しています。子宮筋腫などの良性の子宮の病気では、子宮もすぐ近くの切開線で摘出します。しかし、子宮頸がんにおいては、腫瘍から少し離れた部分まで余裕をもって切除してくる必要があります。図4の赤線で示した切開線で切除するのですが、そのまま切除すると黄色で示した自律神経も切れてしまいます。そこで、温存術式では、血管と神経を分離して、神経を残しながら基靭帯血管部を十分に切除摘出しくるわけです。
病理診断により再発リスクが中等度以上の患者さんに対しては、放射線療法ではなく術後化学療法を基本とし、重篤な腸閉塞やリンパ浮腫の発症を避ける工夫をしています。
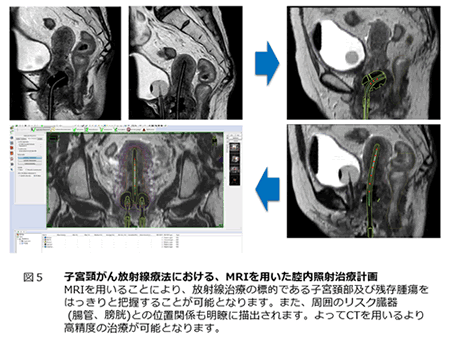 Ⅱb期以上の頸がんに対しては、化学放射線療法を選択します。放射線療法は外照射と腔内照射を組み合わせて行います。放射線療法の最も平均的な治療内容は、外部照射(骨盤照射)を28回(平日毎日)、後半から週一回の腔内照射を並行して行うというもので、6~7週間かかります。放射線療法中に週一回、少量の抗がん剤であるシスプラチンを点滴静注することにより、局所制御率の向上をめざすのが化学放射線療法です。放射線療法の適応、照射範囲、スケジュールなどを、放射線腫瘍科のチームと共に週一回のカンファランスを通じて、協働して最適な治療を行なっています。2014年からは腔内照射の精度向上と副作用軽減のため、骨盤MRIを用いて放射線治療計画を行う、MRIガイド下画像誘導小線源治療(腔内照射)を導入しました(図5)。これはまだ国内でも数施設しか実施できない先端的な試みの一つです。これまで腔内照射施行時に大きな問題となっていた治療器具挿入時の痛みが出ないように、麻酔科の協力を得て、しっかりとした疼痛管理下に治療を行なっています。
Ⅱb期以上の頸がんに対しては、化学放射線療法を選択します。放射線療法は外照射と腔内照射を組み合わせて行います。放射線療法の最も平均的な治療内容は、外部照射(骨盤照射)を28回(平日毎日)、後半から週一回の腔内照射を並行して行うというもので、6~7週間かかります。放射線療法中に週一回、少量の抗がん剤であるシスプラチンを点滴静注することにより、局所制御率の向上をめざすのが化学放射線療法です。放射線療法の適応、照射範囲、スケジュールなどを、放射線腫瘍科のチームと共に週一回のカンファランスを通じて、協働して最適な治療を行なっています。2014年からは腔内照射の精度向上と副作用軽減のため、骨盤MRIを用いて放射線治療計画を行う、MRIガイド下画像誘導小線源治療(腔内照射)を導入しました(図5)。これはまだ国内でも数施設しか実施できない先端的な試みの一つです。これまで腔内照射施行時に大きな問題となっていた治療器具挿入時の痛みが出ないように、麻酔科の協力を得て、しっかりとした疼痛管理下に治療を行なっています。
子宮体がんの診断と治療
子宮体がんは次第に増え続けており2008年全国推定年齢調整罹患率は人口10万人あたり10人となっています(図2)。子宮頸がんと異なり、手術療法が基本となり、子宮全摘術+両側付属器摘出術+リンパ節郭清が標準術式です。最近は高齢者や肥満の体がん患者さんが多いため、血栓症など術後合併症予防に、充分に留意して診療しています。
一方で40歳未満の子宮体がん患者数が増加しており、30年前に比べて約10倍になっています。そのため,妊孕性温存治療が必要となるケースが増加しています。当科では、ガイドラインにしたがって「子宮内膜に限局していると考えられる類内膜腺がん(G1相当)症例で、妊孕性温存の希望がある場合」に、高用量黄体ホルモン療法を行なっています。
卵巣がんの診断と治療
子宮がんと異なり、卵巣がんには確実な検診法がありません。そのため無症状で進行し、診断時には腹腔内に病変が広がっていることが少なくありません。腹腔内病変や腹水による腹部膨満感や消化管症状で内科を受診し、内科医の先生から紹介されるケースが多いのが現状です。
卵巣がんの治療は手術と化学療法の併用が基本になりますが、行う順番は患者さんの状況により様々です。初回の手術で、肉眼的腫瘍の残存をゼロにできるのであれば、合併切除を含めた根治手術(子宮全摘+両側付属器摘出+大網切除+リンパ節郭清)を行います。初回の手術で完全な摘出が難しい場合や、あるいは全身状態が不良な場合には、化学療法を先行させます(術前化学療法)。卵巣がんであることを診断しなければいけませんので、診断的腹腔鏡を行うことがあります。また、腹水や胸水が貯留している患者さんの場合には、腹水に浮遊しているがん細胞を用いて組織診断を行い、良性悪性の診断のみならず、免疫染色法によって原発巣の推定を行なっています。術前化学療法のあとは、画像診断で効果判定をしながら、根治手術を予定します。
化学療法に関しては、適切ながん化学療法を実施するためのレジメン審査を行うがん薬物療法審査委員会の指導のもと、ガイドラインに準拠してエビデンスの確かな治療から行っていきます。該当者には分子標的薬の併用も考慮しています。
再発がんへの取り組み
初回の治療が終了した患者さんは、フォローアップ外来へ定期的に通院していただきます。毎回、診察や腫瘍マーカーの血液検査を行い、必要に応じてCTをなどの画像検査を行なっています。がんの種類によらず、再発が疑われる場合には、PET-CTを行なって、再発の有無、その局在について詳しく調べます。その上で、手術、放射線療法、化学療法、分子標的薬のいずれが最適であるかを検討し提案します。
 再発腫瘍の手術を安全かつ効果的に行うためには、腫瘍を確実に摘出できる、すなわち残存腫瘍をゼロにできる方を対象にすることが重要です。われわれは、卵巣がん再発患者さんの中で、(1)PET-CT検査で再発病変が1-2ヶ所、(2)腹水がない、(3)前治療終了から12ヶ月以上経過している、の3条件を満たす場合には、91%で完全摘出が可能であることを報告しました。この条件をもとに、予後改善を目指して積極的に手術を行なっています。
再発腫瘍の手術を安全かつ効果的に行うためには、腫瘍を確実に摘出できる、すなわち残存腫瘍をゼロにできる方を対象にすることが重要です。われわれは、卵巣がん再発患者さんの中で、(1)PET-CT検査で再発病変が1-2ヶ所、(2)腹水がない、(3)前治療終了から12ヶ月以上経過している、の3条件を満たす場合には、91%で完全摘出が可能であることを報告しました。この条件をもとに、予後改善を目指して積極的に手術を行なっています。
化学療法に関しては、最新のエビデンスと臨床試験の結果をもとに、既存の化学療法剤に加えて分子標的薬も積極的に使用しています。条件が許せば、通院治療室での外来化学療法も可能ですので、担当医にご相談ください。
放射線療法も非常に有用な治療法です。疼痛を伴う場合の緩和的照射はもちろん、PET-CTにより限局した病変であることがわかり、なおかつ手術に適さない場合には強度変調放射線治療(intensity modulated radiation therapy; IMRT)を用いて、高い効果と副作用の軽減を図っています。
卵巣がんや子宮体がんでは、病状が進行するとがん性腹膜炎によって大量の腹水が貯留し、腹部膨満感や食欲不振が生じます。当科では、血液浄化部と連携をして、腹水濾過濃縮再静注法(cell-free and concentrated ascites reinfusion therapy; CART)を行なっております。がんによって貯まった腹水(又は胸水)を濾過濃縮して、アルブミンなどの有用なタンパク成分を回収する治療法です。これにより腹部の圧迫や自覚的苦痛が軽減されます。またCARTでは自分のアルブミンを補充するため、血液製剤の補充による未知の病原体に感染する心配がありません。
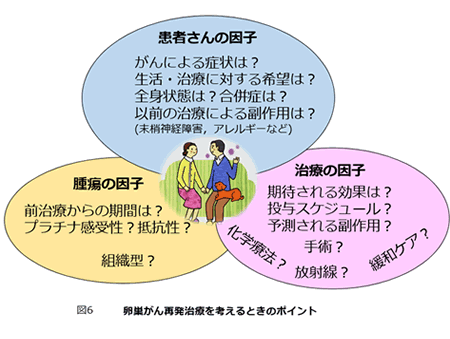
このように、再発がんの治療は集学的治療を関連各科と連携をとって行う総力戦であると考えています。しかし、一方では日常生活を維持しながら辛さを和らげるという視点も重要です。図7に、卵巣がん再発患者さんの治療法を考えるときのポイントを示します。患者さんひとりひとりについて、このような因子を中心としてケアの方向性を見出していきます。患者さんひとりひとりの治療に対する考え方、人生観にも大きく左右される場面でもあります。
低侵襲治療の取り組み
 子宮筋腫、子宮内膜症、良性卵巣腫瘍、異所性妊娠(子宮外妊娠)などの疾患を対象に、腹腔鏡下手術で子宮筋腫核出術、子宮全摘術、卵巣腫瘍摘出術、付属器切除術などを行なっています。病気の程度や部位などを検討し、内視鏡手術と開腹手術のどちらがより適しているか充分に相談のした上で、より良い治療法を選択します。また、子宮粘膜下筋腫や子宮内膜ポリープに対しては、子宮鏡手術をおこなっています。
子宮筋腫、子宮内膜症、良性卵巣腫瘍、異所性妊娠(子宮外妊娠)などの疾患を対象に、腹腔鏡下手術で子宮筋腫核出術、子宮全摘術、卵巣腫瘍摘出術、付属器切除術などを行なっています。病気の程度や部位などを検討し、内視鏡手術と開腹手術のどちらがより適しているか充分に相談のした上で、より良い治療法を選択します。また、子宮粘膜下筋腫や子宮内膜ポリープに対しては、子宮鏡手術をおこなっています。
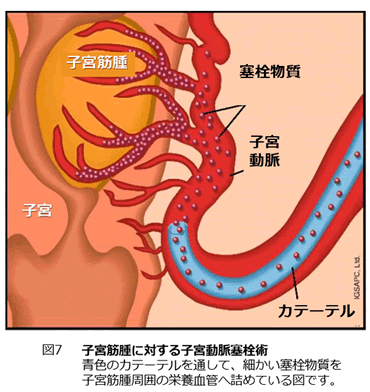
一方、手術を希望されない子宮筋腫の患者さんを対象として、子宮動脈塞栓術(Uterine artery embolization;UAE)(図6)を放射線科と一緒に行っています。これは、筋腫を栄養する血管である子宮動脈の血流を止めることによって筋腫を縮小させる治療法です。UAEは欧米を中心に急速に普及し、現在では手術による子宮全摘術と同じくらい確立された治療法として行われています。日本ではこれまでは自由診療として一部の施設でのみ施行されてきましたが、2014年4月に保険適用となり以降保険診療としてUAEが行えるようになりました。この治療は、インターベンショナル・ラジオロジー(interventional radiology;IVR)と言われ、カテーテル治療を専門とした放射線科医がエックス線透視装置を用いながら施行します。
子宮動脈塞栓術(UAE)とは(放射線科UAE紹介ページ)
絨毛性疾患の診断と治療
 絨毛性疾患とは、胎盤をつくる絨毛細胞から発生する病気の総称で、胞状奇胎、侵入奇胎、絨毛がんの3つが含まれます。胞状奇胎は、妊娠した子宮内にぶどうの房のようなつぶつぶが多数存在する病気です(図8)。高齢妊娠(特に40歳以上)になるとやや発生率が高くなるといわれています。胞状奇胎妊娠と診断された場合には、奇胎組織を排出する手術を行い、そして妊娠性ホルモンであるhCGの下降を確認する管理が必要となります。このような一次管理の中で全胞状奇胎の10~20%に侵入奇胎の続発が認められ、また二次管理中に全胞状奇胎の1~2%に悪性の絨毛がんが続発します。侵入奇胎や絨毛がんは、若い患者さんに多いため、治療後の妊娠を希望される方にはできる限り化学療法のみで治療を行い、治療後の妊娠が可能となるようにしています。
絨毛性疾患とは、胎盤をつくる絨毛細胞から発生する病気の総称で、胞状奇胎、侵入奇胎、絨毛がんの3つが含まれます。胞状奇胎は、妊娠した子宮内にぶどうの房のようなつぶつぶが多数存在する病気です(図8)。高齢妊娠(特に40歳以上)になるとやや発生率が高くなるといわれています。胞状奇胎妊娠と診断された場合には、奇胎組織を排出する手術を行い、そして妊娠性ホルモンであるhCGの下降を確認する管理が必要となります。このような一次管理の中で全胞状奇胎の10~20%に侵入奇胎の続発が認められ、また二次管理中に全胞状奇胎の1~2%に悪性の絨毛がんが続発します。侵入奇胎や絨毛がんは、若い患者さんに多いため、治療後の妊娠を希望される方にはできる限り化学療法のみで治療を行い、治療後の妊娠が可能となるようにしています。
最近では、日本国内で侵入奇胎や絨毛がんの発生数が減少しており、これらの疾患を経験する病院が少なくなっています。その中で当院では、妊孕能の温存例を含め、数多くの治療経験を有しています。この3年間にのべ118名の入院治療を行いました。
先天性腟欠損症など性分化異常症に対する診療
 ヒトの性は男女2性からなっており、その社会的性別の決定は、出生児の外性器所見で決められます。しかし、図9のように思春期や青年期を迎えて、第二次性徴および性機能の異常をきっかけとして、性分化異常が明らかとなるケースが少なくありません。最近では、性分化異常症(disorders of sex development; DSD)という用語を用いて、染色体、性腺、または解剖学的な性が非定型的である先天的状態と定義されるようになりました。当科では、主として原発性無月経(満18才になっても初経がないもの)などにより産婦人科を受診して、紹介される方が多いです。性分化異常症は、(1)性染色体異常に伴う性分化異常症(Turner症候群、Klinefelter症候群など)、(2)46,XY性分化異常症(アンドロゲン不応症など)、(3)46,XX性分化異常症(腟欠損症、先天性副腎皮質過形成など)と多岐にわたるため、的確な診断、そして原因に基づいた適切な治療が必須となります。
ヒトの性は男女2性からなっており、その社会的性別の決定は、出生児の外性器所見で決められます。しかし、図9のように思春期や青年期を迎えて、第二次性徴および性機能の異常をきっかけとして、性分化異常が明らかとなるケースが少なくありません。最近では、性分化異常症(disorders of sex development; DSD)という用語を用いて、染色体、性腺、または解剖学的な性が非定型的である先天的状態と定義されるようになりました。当科では、主として原発性無月経(満18才になっても初経がないもの)などにより産婦人科を受診して、紹介される方が多いです。性分化異常症は、(1)性染色体異常に伴う性分化異常症(Turner症候群、Klinefelter症候群など)、(2)46,XY性分化異常症(アンドロゲン不応症など)、(3)46,XX性分化異常症(腟欠損症、先天性副腎皮質過形成など)と多岐にわたるため、的確な診断、そして原因に基づいた適切な治療が必須となります。
当科では、性分化異常症の患者さんに対する全人的なサポートを目指しています。そのためには患者さんと家族に対するオープンなコミュニケーション、そして患者さんと家族の意思決定への参加、そして患者さんと家族の心配事が尊重されて極秘に扱われることに留意しています。必要に応じて小児科、内分泌内科、精神科などとも連携をとり診療しています。
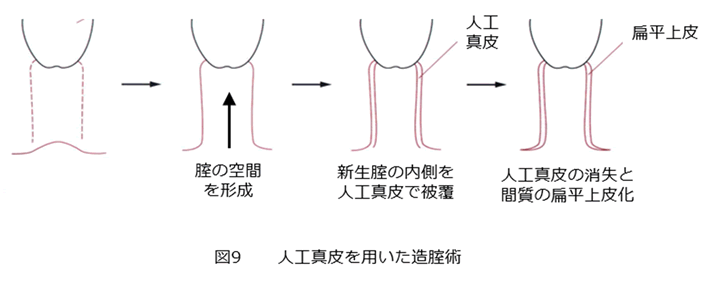
一方、メイヤー・ロキタンスキー・クスター・ハウザー(MRKH)症候群とも呼ばれる先天性腟欠損症は、女性の4000~5000人にひとりの割合で発生する疾患です。これに対しては、古来からさまざまな手術法が工夫されてきました。当科では、以前はWharton法という腟腔を形成して、その空間が自然に粘膜化するのを待つ方法をとっていました。この手術法は腸管を用いるような方法に比べて、手術の負担は小さいのですが、感染の危険や粘膜形成に長期間を要する欠点がありました。そこで、最近では、人工真皮を用いた腹腔鏡補助下造腟術(図9)を開発し行なっています。これは、腹腔鏡を用いてガイドしながら、腟の空間を形成します。そして、新生腟の内側に人工真皮を被覆して終了します。人工真皮はやがて消失して間質の扁平上皮化がおこります。Wharton法のもつ低侵襲性に加えて、術後の管理が簡単になるメリットがあります。
女性ヘルスケア:女性のQOL向上を目指した診療
思春期・成熟期における月経困難症、過多月経、過長月経、月経前症候群などの月経に伴う諸症状に対して、薬物療法やホルモン療法を行い、必要な方には手術療法も行なっています。多嚢胞性卵巣症候群の診断および治療、続発性無月経や早発閉経などの診断および治療もしています。脳腫瘍術後の続発性無月経や、内分泌疾患合併による続発性無月経など、他科と連携しながら治療を行なっている患者さんが多いのも当科の特徴です。また経口避妊薬(oral contraceptives; OC)や子宮内避妊具(intrauterine device; IUD)、子宮内避妊システム(intrauterine contraceptive system; IUS)などを活用した避妊相談、家族計画についてもご相談ください。
閉経前後や手術によって閉経状態になった患者さんの更年期障害への、ホルモン補充療法を中心とする薬物療法や、骨盤臓器脱に対するペッサリー挿入などを行なっています。骨盤臓器脱の方には手術療法も行なっており、従来法に加えて、患者さんの状態にあわせて人工物であるメッシュを用いた術式も行っております。