脊椎・脊髄疾患
脳神経外科では、脳の病気のみならず、脳より続く脊髄(脳からの命令を手足に伝えたり、手足からの情報を脳に伝えたりする神経の束)や、それを囲み保護するとともに頭や体を支える脊椎(頚椎・胸椎・腰椎などの頚~背中~腰・骨盤に至る複数の骨)に生じる疾患に対しても治療を行なっています。
脊髄の機能障害は、手足の運動・知覚麻痺や排尿・排便障害を来たし、患者様の日常生活に大きく影響を及ぼします。また、脊椎の障害では、頭や体をうまく支えられなくなったり、中を通る脊髄や枝分かれした神経(神経根)が圧迫され、上記の症状を呈したりします。こういった脊髄・脊椎の障害は、加齢に伴う脊椎の変形や椎間板の変性、腫瘍、血管障害、奇形、外傷などのさまざまな病気により生じます。
とりわけ、脊髄は再生能力に乏しいため、いったん障害を受けるとなかなか元にもどりません。そのため、症状の軽い(回復が期待できる)うちに治療することが重要です。また、ある程度症状が出現している場合は、それ以上症状が進行しないように治療を考える必要があります。
- 【脊椎】←骨:主にCTやレントゲン検査が有用です
- 【脊髄】←神経:主にMRI検査が有用です
当科で治療している主な脊髄・脊椎疾患
- (1)脊髄腫瘍
- 硬膜外腫瘍(脊椎腫瘍も含む):転移性脊椎腫瘍など
- 硬膜内髄外腫瘍:神経鞘腫、髄膜腫など
- 髄内腫瘍:上衣腫や星細胞腫をはじめとする神経膠腫、血管芽腫、海綿状血管腫、脂肪腫など
- (2)脊髄空洞症
- (並存/原因疾患として、キアリ奇形や、癒着性くも膜炎、脊髄腫瘍など)
- (3)脊髄血管障害
- 脊髄動静脈奇形/脊髄動静脈瘻
- 脊髄硬膜外血腫
- 脊髄硬膜下血腫
- 脊髄髄内血腫
- (4)脊髄損傷/脊椎外傷
- (5)脊椎変性疾患
- 変形性脊椎症/脊柱管狭窄症
- 椎間板ヘルニア
- 後縦靱帯骨化症、黄色靱帯骨化症
- 腰椎すべり症 など
なお、骨の病気である脊椎疾患については、整形外科での治療対象となることも多いですが、神経の障害を生じる脊髄の疾病については、当脳神経外科あるいは脳神経内科での専門的検査や治療を要します。 以下に、代表的疾患について解説いたします。
- 脊髄腫瘍
-
脊髄腫瘍は非常にまれな疾患で、人口10万人あたり年間1-2人の発生頻度です。硬膜と腫瘍との位置関係により、硬膜外腫瘍(脊椎腫瘍も含む)、硬膜内髄外腫瘍、髄内腫瘍に分類されます。
硬膜外腫瘍は脊髄を被っている硬膜よりも外に存在する腫瘍であり、転移性脊椎腫瘍など悪性であることも多く、手術療法や放射線療法を組み合わせて行ないます。また、脊椎の破壊が強い場合は、腫瘍摘出に加えて脊椎固定術が必要になります。
硬膜内髄外腫瘍は硬膜の内側で脊髄の外に存在する腫瘍であり、脊髄や神経を圧迫することによりさまざまな症状を呈します。神経鞘腫や髄膜腫などの良性腫瘍であることが多く、腫瘍を摘出して圧迫を解除すれば症状が改善する症例が多く経験されます。
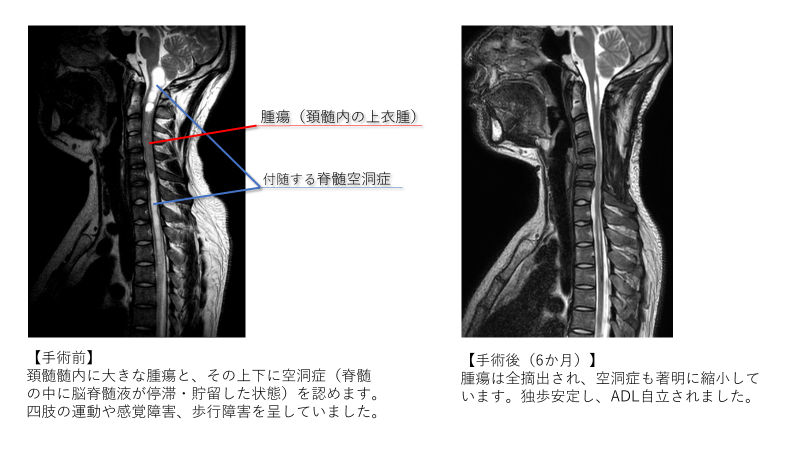
髄内腫瘍は脊髄の中に発生する腫瘍であり、やはりさまざまな程度の神経症状を呈します。腫瘍を摘出するには正常な脊髄を損傷する危険が伴い、術後に一過性に四肢のしびれ感や歩行障害の悪化を認めたり、あるいはそれらの症状が永続したりする危険をはらんでいますが、脊髄はいったん障害を受けるとなかなか元に戻らないため、症状の軽い(回復が期待できる)うちに治療することが重要です。電気生理学的な術中モニタリングや顕微鏡手術の技術の進歩により手術成績は向上していますが、手術の目的は症状の進行を抑えて少しでも軽快させることであり、必ずしも腫瘍を全摘出することではありません。むろん、全摘出可能な場合は摘出しますが、症状悪化の可能性のある場合は部分摘出にとどめ、必要があれば放射線療法や化学療法などを追加します。
【脊髄髄内腫瘍(上衣腫)の一例】
- 脊髄空洞症
-
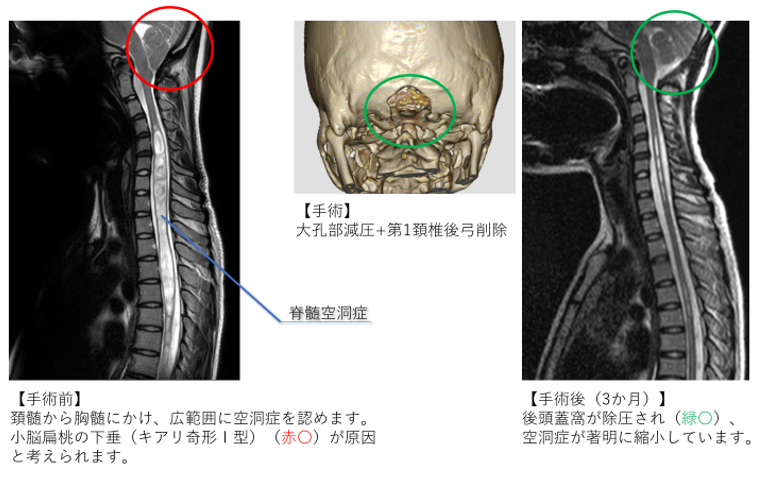
脊髄空洞症とは、脊髄の中に水(脳脊髄液)が停滞・貯留する病気であり、首・背中の痛みや四肢の運動・感覚障害を来たします。咳をしたり、力んだりすることにより、首や背中に痛みが走ることが特徴です。
キアリ奇形という頭蓋骨と脊椎の移行部での脳脊髄液の循環障害が原因となっていることが多いですが、それ以外にも、上述の脊髄腫瘍や、癒着性くも膜炎(髄膜炎などの感染や、出血、その他の疾病により、長期に渡って炎症が繰り返され、くも膜下の空間で組織同士が強くひっついた(癒着)状態)、外傷などによっても生じると考えられています。診断にはMRIが有用です。
キアリ奇形に伴うものは頭蓋骨と脊椎の移行部が狭くなって脳脊髄液の循環障害を呈しているため、骨を部分的に削除して脳脊髄液の通り道を拡大する手術を行ないます。それでも改善しない場合や、癒着性くも膜炎、外傷に起因する場合などでは、貯留した脳脊髄液を正常なくも膜下腔や脊髄外の別の腔に流し出すため、細く軟らかな管を挿入・留置する手術を行ないます。
【キアリ奇形に伴う脊髄空洞症の一例】
- 脊髄血管障害
-
脊髄動静脈奇形や脊髄動静脈瘻は、奇形血管からの出血発作(くも膜下出血あるいは脊髄髄内血腫)や、血管奇形の導出静脈に形成される大きな静脈瘤による脊髄の圧迫、静脈圧の上昇による潅流障害などにより、四肢の運動・感覚障害を来たします。症状は急激に発症することもありますが、たいていは緩徐に進行し、他の脊髄疾患との鑑別が困難で、発症から診断までに長期間を要することも稀ではありません。血管奇形が存在する場所により、髄内型、脊髄表面型、硬膜型に分類されます。診断にはMRIが有用ですが、治療方針の決定には脊髄血管撮影(カテーテル検査)が必要です。
髄内型は、出血を繰り返したり、症状が段階的に悪化したりする場合には、外科的治療や血管内治療を行ないますが、治療の危険性も高く、現在も完治させることは困難です。脊髄表面型は、手術にて完治できる症例があり、外科的治療や血管内治療を行ないます。硬膜型は、多くの場合、外科的治療や血管内治療で完治が可能です。
- 脊髄損傷・脊椎外傷
-
前述のとおり、脊椎(頚椎・胸椎・腰椎)は頭や体を支えるという重要な役割と、中を通る脊髄を保護する役割があります。外傷により脊椎が損傷すると、頭や体をうまく支えられなくなったり、ずれた脊椎により脊髄や神経(神経根)が圧迫されます。脊髄損傷では、障害された部位により症状が異なりますが、高位のものほど重篤です。
胸腰椎損傷では、両下肢の運動・知覚麻痺と排尿・排便障害が生じます。下位頚椎損傷では四肢の運動・知覚麻痺と排尿・排便障害が生じます。上位頚椎損傷ではさらに呼吸障害が加わり、人工呼吸器が必要となる場合もあります。自律神経の障害も見られ、脈拍数が低下したり、起立性低血圧や体温調節障害を伴ったりします。脊髄はいったん障害を受けるとなかなか元に戻らず、重篤な後遺症を残す場合が多いのが現状です。
治療は、脊髄の圧迫を除去することや、脊椎の固定を目的として行います。脊椎の固定方法には頚椎カラーやハローベストなど体外より固定する方法と、スクリュー・ロッドシステムやプレートを用いて手術で直接脊椎を体内で固定する方法があり、両者を併用することもあります。
また、四肢麻痺など重篤な症状を来たした患者様が、先の見えないリハビリを続けていく精神的苦痛は想像を絶するものであり、後遺障害を持つ患者様が家庭・社会復帰するためのサポート環境を整えていく必要があります。
- 脊椎変性疾患
-
脊椎変性疾患には、加齢に伴って脊椎やそれを支える靭帯が変形ないし肥厚し、脊髄や神経(神経根)を圧迫する変形性脊椎症/脊柱管狭窄症と、椎間板という脊椎(椎体)と脊椎(椎体)との間にあるクッションが脆弱になってはみ出して脊髄や神経(神経根)を圧迫する椎間板ヘルニアが代表的です。両者が混在することもあります。
また、詳細な原因・機序は不明ですが、脊椎を固定している靱帯が骨へと変化(骨化)して分厚くなり、脊髄や神経(神経根)を圧迫する後縦靱帯骨化症や黄色靱帯骨化症などもあります。
いずれも手足や体の運動障害、感覚障害(痛み・しびれ・知覚低下)、歩行障害、排尿・排便障害などの原因となります。通常は緩徐に症状が進行しますが、これらの持病を背景に、交通事故や転落事故などの外傷機転により急激に症状が出現し悪化することもあります。
それぞれの患者様の病歴や症状の程度、原因疾患、職業などの社会的背景などにより治療法を選択しますが、治療の原則は保存的加療です。頚椎カラーによる頚部の安静・牽引療法、消炎鎮痛剤や筋弛緩剤などの薬物療法などで症状の改善が得られるかどうか、数ヶ月にわたり経過を観察します。保存的治療にて症状の改善が得られない場合や症状の悪化を認める場合、あるいは初診時にすでに運動障害・歩行障害や排尿・排便障害が見られる場合などは手術治療となります。
手術治療を考える上で重要なことは、神経症状と画像診断、すなわちレントゲンやCT, MRIで観察される病変部位が一致していることです。これに食い違いがあれば原則として手術の適応にはなりません。手術法には前方到達法である前方除圧固定術と、後方到達法である椎弓切除術あるいは拡大椎弓形成術などがあります。いずれを選択するかは神経症状や画像診断などを参考に、個々の状況に応じて決定します。
上記は代表的疾患と一般的解説であり、その他、個々の状態・症例に応じて、適宜専門的加療・対処を行ないます。